Kích thích não sâu: Mở ra cơ hội chấm dứt run rẩy, đơ cứng, chậm chạp cho bệnh nhân Parkinson
Với liệu pháp kích thích não sâu (DBS), giúp cải thiện hiệu quả 3 triệu chứng khó chịu nhất bệnh nhân Parkinson, bao gồm run rẩy, đơ cứng, chậm chạp, từ đó lấy lại tự tin để tận hưởng cuộc sống trọn vẹn.
Ngày 28/3/2024 vừa qua, nhân ngày Parkinson thế giới (11/4), AloBacsi phối hợp cùng Medtronic Việt Nam thực hiện chương trình livestream dành cho cộng đồng. Với chủ đề thiết thực “Kích thích não sâu - Liệu pháp ít xâm lấn cho người bệnh Parkinson”, cùng 2 chuyên gia giàu kinh nghiệm trong lĩnh vực này là TS.BS Phạm Anh Tuấn và TS.BS Trần Ngọc Tài giải đáp cặn kẽ, chương trình thu hút hàng chục ngàn lượt xem cùng hàng loạt bình luận và đặt câu hỏi trên các nền tảng.
Parkinson tiếp tục gia tăng và đang có xu hướng trẻ hóa

Hai chuyên gia đều nhận định, bệnh Parkinson sẽ tiếp tục gia tăng do tăng dân số và tuổi thọ. Trên thế giới có khoảng 6,1 triệu người mắc Parkinson. Tại Việt Nam, theo thống kê mới nhất được TS.BS Trần Ngọc Tài - Phó Trưởng khoa Thần kinh - Trưởng Đơn vị Rối loạn vận động - Bệnh viện Đại học Y Dược TPHCM đề cập, căn bệnh này ảnh hưởng đến 80.000 - 90.000 người. Điển hình, tại TPHCM trong gần 10 triệu dân sẽ có khoảng 8.000 - 9.000 người mắc bệnh Parkinson.
“Mặc dù tỷ lệ mắc bệnh Parkinson gia tăng theo độ tuổi, song thực tế căn bệnh này có thể trải dài từ tuổi trẻ đến người cao tuổi. Hiện có đến 10% bệnh nhân Parkinson là nhóm người trẻ tuổi. Trong đó, những người dưới 40-50 tuổi mắc bệnh được gọi là Parkinson khởi phát người trẻ” - TS.BS Trần Ngọc Tài cho biết.
TS.BS Phạm Anh Tuấn - Trưởng Bộ Môn Ngoại Thần kinh - Trường Đại học Y Dược TPHCM, Trưởng khoa Ngoại Thần kinh - Bệnh viện Nguyễn Tri Phương nhấn mạnh rằng, bệnh Parkinson nếu không được phát hiện hoặc phát hiện nhưng không điều trị đầy đủ, không đúng phác đồ với thuốc và không phù hợp với liệu pháp điều trị sẽ ảnh hưởng nghiêm trọng đến chất lượng cuộc sống của người bệnh.
“Parkinson là bệnh lý thoái hóa thần kinh tiến triển nặng dần với các triệu chứng vận động và ngoài vận động, đến lúc bệnh nhân không thể vận động, không thể tự sinh hoạt, đòi hỏi một người chăm sóc. Thậm chí, nếu bệnh nhân té ngã kèm theo nguy cơ viêm phổi càng làm tăng tỷ lệ tử vong.
Trong khi đó, nếu bệnh nhân được chẩn đoán sớm và có chế độ điều trị thích hợp mang lại hàng loạt lợi ích như cải thiện triệu chứng, giảm sự phụ thuộc, giảm nguy cơ té ngã, từ đó ít gặp biến chứng và quan trọng nhất là cải thiện chất lượng cuộc sống vì không phải phụ thuộc người khác” - TS.BS Phạm Anh Tuấn đưa ra so sánh.

Run và chậm vận động - 2 triệu chứng điển hình của Parkinson
Hai chuyên gia khẳng định, ngày nay với sự phát triển của y học, tỷ lệ chẩn đoán chính xác bệnh Parkinson đạt 95-98% so với trước đây. Trong đó, vai trò của bác sĩ chuyên khoa rất quan trọng, bởi cho đến nay chẩn đoán Parkinson chủ yếu dựa vào thăm khám lâm sàng. Trên hết, không chỉ người bệnh mà thân nhân, gia đình cũng góp công rất lớn để phát hiện căn bệnh này.
Các biểu hiện điển hình cảnh báo bệnh Parkinson được TS.BS Trần Ngọc Tài đề cập: “Người bệnh sẽ xuất hiện các triệu chứng vận động như run khi nghỉ, chậm, đơ cứng, phản xạ tư thế không ổn định. Ngoài ra, bệnh nhân còn có các triệu chứng ngoài vận động như mất phản xạ huyết áp, tụt huyết áp tư thế, rối loạn lo âu, mất ngủ,…”.
Bên cạnh đó, chuyên gia đặc biệt nhấn mạnh, Parkinson cũng có thời gian “ủ bệnh” gọi là giai đoạn tiền triệu hay tiền lâm sàng. Đây là giai đoạn trước khi xuất hiện các triệu chứng về rối loạn vận động, bệnh nhân khởi phát với các dấu hiệu như mất mùi, rối loạn hành vi giấc ngủ REM hoặc các triệu chứng trầm cảm, táo bón,…
TS.BS Trần Ngọc Tài khuyến nghị, cần đặc biệt lưu ý với các triệu chứng nghi ngờ Parkinson đó là run và vận động chậm để đi khám, phát hiện và điều trị sớm. Thực tế, chuyên gia đã ghi nhận trường hợp bệnh nhân hoạt động chậm nhưng không có dấu hiệu run, do đó đi khám nhiều nơi không phát hiện ra Parkinson và đáng tiếc căn bệnh này chỉ được chẩn đoán khi triệu chứng nặng, có dấu hiệu tàn phế.

Kích thích não sâu - Lấy lại tự tin cho bệnh nhân Parkinson
Chuyên gia đến từ Bệnh viện Đại học Y Dược TPHCM thông tin: “Bản chất của bệnh Parkinson là ngày càng tiến triển. Bệnh trải qua 5 giai đoạn. Thời gian từ giai đoạn 1 đến giai đoạn 3 khoảng 5-7 năm và vài năm sau sẽ chuyển đến giai đoạn cuối. Trong đó, từ giai đoạn 3, người bệnh sẽ bắt đầu khó khăn khi đi lại, dễ té ngã. Giai đoạn 4, bệnh nhân thường sẽ phải đi xe lăn, rất ít trường hợp có thể tự đi lại mà hầu hết đều cần sự trợ giúp. Cuối cùng là giai đoạn 5, bệnh nhân không còn khả năng vận động, mọi việc đều được người thân chăm sóc hoàn toàn”.
Mặc dù Parkinson đã được tìm ra cách đây 200 năm nhưng cho đến nay vẫn chưa tìm ra phương pháp điều trị dứt điểm. Tuy vậy, hiện nay đã có nhiều giải pháp giúp điều trị hiệu quả các triệu chứng, làm chậm tiến triển của bệnh, từ thuốc, tập phục hồi chức năng - vật lý trị liệu đến phẫu thuật.
Trong đó, phẫu thuật kích thích não sâu (DBS) điều trị Parkinson được hai chuyên gia đánh giá cao, bởi vì đây là liệu pháp ít xâm lấn và có nhiều bằng chứng khoa học nhất. Theo khảo sát, DBS giúp giảm hiệu quả cả 3 triệu chứng của Parkinson, bao gồm run (giảm đến 70%), cứng và chậm.
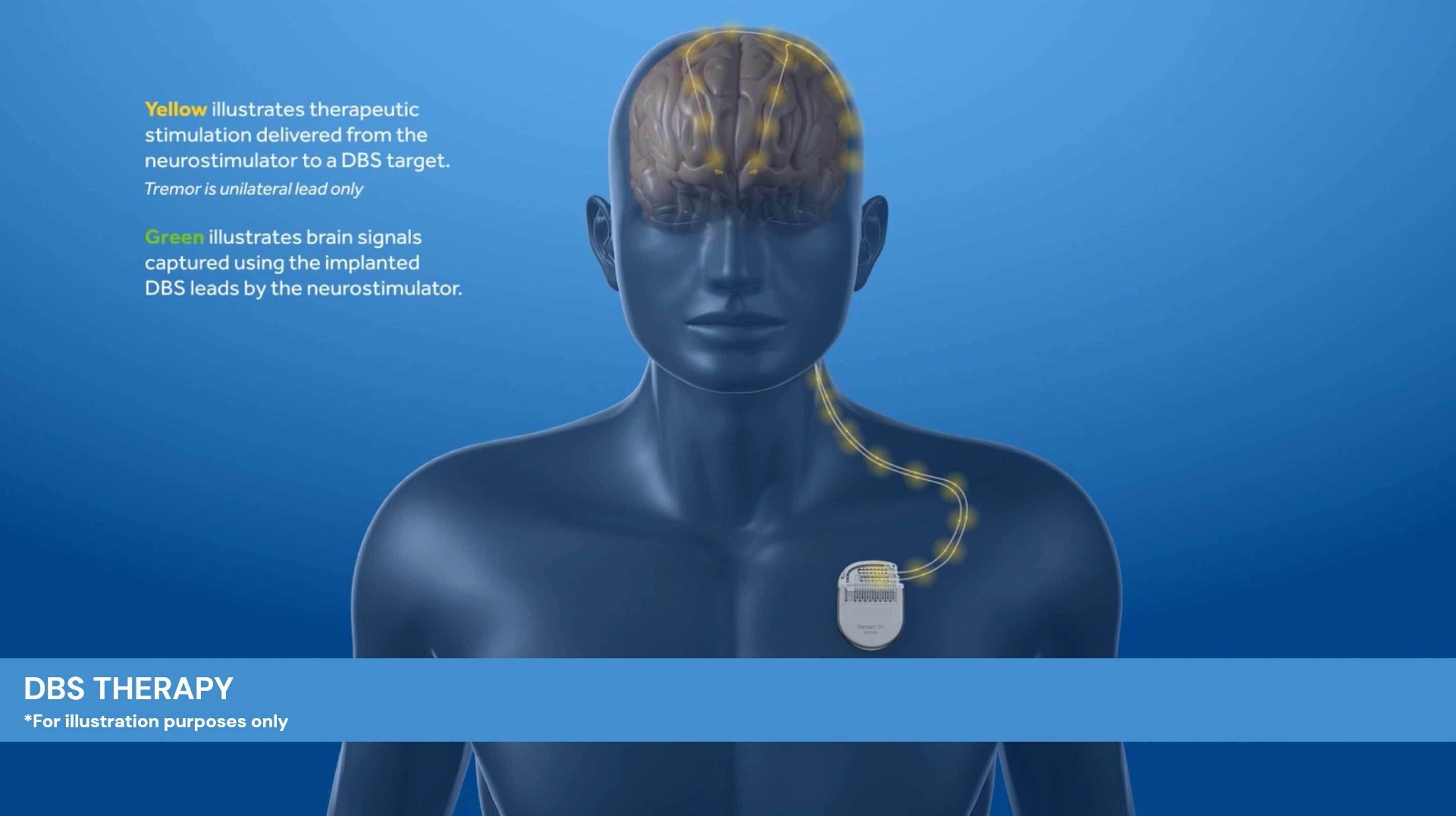
“DBS phát triển trên thế giới hơn 20 năm, từ những năm 1997. Năm 2003, FDA (Cục quản lý Thực phẩm và Dược phẩm Hoa Kỳ) chính thức cho phép thực hiện trên người bệnh Parkinson. Phương pháp này nhằm đưa 2 vi điện cực vào nhân sâu trong não. Từ đó, điện cực được nối với một dây dẫn ra khỏi não, luồn dưới da từ vùng đầu đến vùng trước ngực rồi gắn vào máy tạo nhịp được đặt ở đó, thông qua xung điện sẽ giúp điều hòa vòng xoắn bệnh lý của bệnh Parkinson.
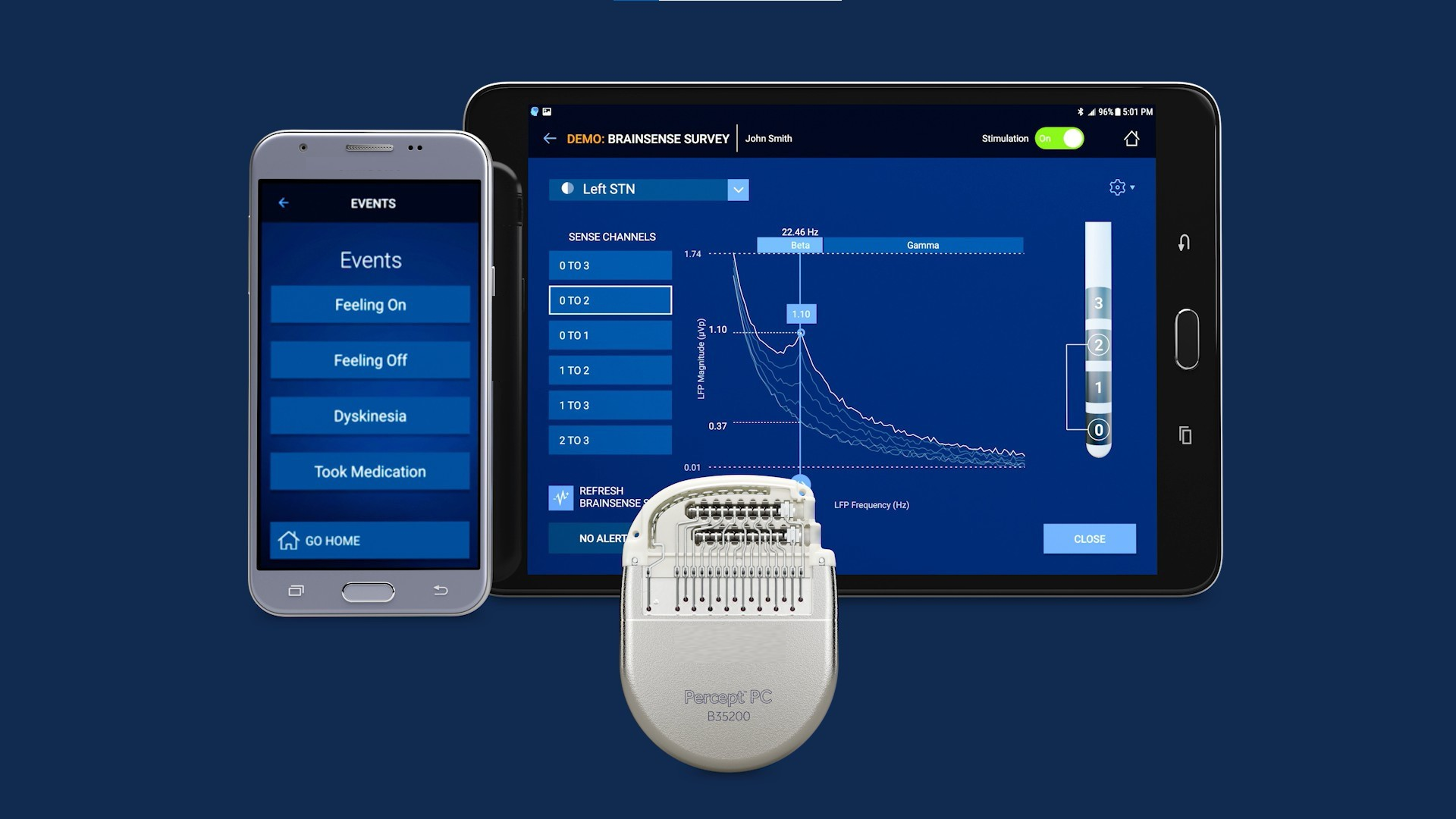
Đặc biệt, ngày nay với công nghệ mới trong DBS - công nghệ Brainsense còn mang đến ưu điểm cho bệnh nhân Parkinson phù hợp với xu hướng cá thể hóa trong điều trị. Công nghệ Brainsense giúp thu nhận tín hiệu từ não của từng người bệnh, trong và ngoài phòng khám, sau đó hệ thống hóa qua phần mềm, giúp xác định ngưỡng kích thích phù hợp của từng bệnh nhân và theo từng thời gian trong ngày, từ đó bác sĩ có thể điều chỉnh thông số kích thích cá thể hóa cho bệnh nhân sau phẫu thuật kích thích não sâu. Thông thường, thời gian cho một ca phẫu thuật có thể kéo dài từ 4-6 giờ. Bệnh nhân hoàn toàn tỉnh khi phẫu thuật. Sau đó sẽ được theo dõi để điều chỉnh máy tại bệnh viện khoảng 1 tuần” - TS.BS Phạm Anh Tuấn lý giải hoạt động của liệu pháp DBS.
Nhìn nhận những ưu điểm của phương pháp này, TS.BS Trần Ngọc Tài nói thêm, người bệnh Parkinson sẽ có được lợi ích từ DBS khi tuân thủ 5 nguyên tắc số 5. Một là, người bệnh nên dưới 75 tuổi. Hai là mắc bệnh Parkinson từ 5 năm trở lên. Ba là người bệnh phải dùng 5 lần thuốc mỗi ngày. Bốn là người bệnh phải có các biến chứng vận động và loạn động liên quan đến việc sử dụng thuốc, cộng lại khoảng 5 giờ/ngày. Năm là tuân thủ đủ 5 nguyên tắc số 5 thì mới xem xét vấn đề phẫu thuật.
Điều quan trọng khi thực hiện DBS được 2 chuyên gia đề cập đó là cần tuân thủ lịch hẹn tái khám theo chỉ dẫn của bác sĩ, đặc biệt là 6 tháng đầu sau phẫu thuật để lập trình chương trình kích thích phù hợp. Ngoài ra, sau khi cấy ghép DBS cần tránh những nơi phát ra nhiều sóng điện từ, tránh nhiệt, tránh những vận động đối kháng hoặc nguy cơ chấn thương vào vị trí đặt máy. Nếu có chụp MRI cần thông báo với bác sĩ đang điều trị Parkinson lẫn chuyên gia y tế thực hiện chụp MRI để có hướng dẫn cụ thể.
Theo thông tin từ TS.BS Phạm Anh Tuấn, ở khu vực phía Nam hiện có 2 trung tâm đã có thể thực hiện thường quy DBS trong điều trị bệnh Parkinson là Bệnh viện Nguyễn Tri Phương với 12 năm kinh nghiệm và Bệnh viện Đại học Y Dược TPHCM trên 10 năm kinh nghiệm. Ở khu vực phía Bắc có Trung tâm phẫu thuật Thần kinh của Bệnh viện Hữu nghị Việt Đức, với 6 năm kinh nghiệm triển khai.

Chia sẻ thêm về những trường hợp ấn tượng sau nhiều năm gắn bó với bệnh nhân Parkinson, chuyên gia bày tỏ: “Tại Bệnh viện Nguyễn Tri Phương, những ca phẫu thuật kích thích não sâu đầu tiên được thực hiện từ năm 2012. Cho đến nay, số liệu đã có hơn 90 trường hợp được thực hiện phẫu thuật này. Trong đó, nhiều người bệnh tự tin, cởi mở hơn nhờ phẫu thuật DBS đã giải quyết hiệu quả các triệu chứng. Có bệnh nhân thoải mái dự tiệc sau 5 năm không dám đi đâu. Có bệnh nhân đã mạnh dạn đi du lịch, làm những điều mình thích. Có bệnh nhân còn tham gia vẽ, chơi đàn như mong muốn.
Nhất là ở giai đoạn sau, khi chúng tôi phẫu thuật ở nhóm người trẻ hơn, còn độ tuổi làm việc, đã giúp bệnh nhân được quay trở về với công việc như trước kia. Tất cả đều được bệnh nhân ghi lại thành những thước phim gửi cho đội ngũ y bác sĩ và đó cũng là niềm vui của những người thầy thuốc điều trị Parkinson như chúng tôi”.
Cuối chương trình, hai chuyên gia nhắn nhủ người bệnh Parkinson và gia đình nên có tâm lý lạc quan khi đối diện với căn bệnh này. Mặc dù chưa có phương án điều trị triệt để, song y học đã mang đến các liệu pháp hiệu quả, hoàn toàn có thể nâng cao chất lượng cuộc sống cho người bệnh. Trong đó, vai trò của người thân rất quan trọng, là những người đồng hành cùng chuyên gia chăm sóc để người bệnh Parkinson có một cuộc sống tốt đẹp hơn.
>>> Điều trị bệnh Parkinson: Lựa chọn phẫu thuật kích thích não sâu khi đáp ứng 5 nguyên tắc số 5
>>> 3 triệu chứng điển hình và 5 giai đoạn tiến triển của bệnh Parkinson
>>> 3 bệnh viện phẫu thuật kích thích não sâu điều trị Parkinson tại Việt Nam
|
Trân trọng cảm ơn Medtronic Việt Nam đã đồng hành cùng AloBacsi trong chương trình này! Medtronic là đơn vị tiên phong tại Việt Nam trong việc phối hợp với các bệnh viện đầu ngành đào tạo và phát triển liệu pháp kích thích não sâu (DBS) để điều trị cho bệnh nhân Parkinson. Ông Paul Verhulst - Phó chủ tịch Tập đoàn Medtronic khu vực Đông Nam Á, Tổng Giám Đốc Medtronic Việt Nam chia sẻ: “Medtronic vẫn đang tiếp tục đầu tư thúc đẩy các bước tiến mới về DBS, cũng như nhiều lĩnh vực điều trị khác. Chúng tôi sẽ không ngừng đem đến những phát minh ý nghĩa nhằm nâng cao chất lượng cuộc sống của bệnh nhân Parkinson tại Việt Nam và trên toàn thế giới”. |
Bài viết có hữu ích với bạn?
Có thể bạn quan tâm
Đăng ký nhận bản tin sức khoẻ
Để chủ động bảo vệ bản thân và gia đình
Đăng ký nhận bản tin sức khoẻ để chủ động bảo vệ bản thân và gia đình





























