Đột quỵ nhồi máu não: Khi nào tiêm thuốc, khi nào can thiệp mạch?
Đột quỵ nhồi máu não chiếm khoảng 80% tổng số ca đột quỵ, xảy ra khi cục huyết khối gây tắc mạch máu não, khiến vùng não thiếu máu và hoại tử. Trong điều trị cấp, mục tiêu quan trọng nhất là tái thông mạch máu càng sớm càng tốt bằng thuốc tiêu sợi huyết trong “cửa sổ vàng” 4,5 giờ hoặc can thiệp mạch lấy huyết khối đến 24 giờ ở những trường hợp phù hợp.
1. Đột quỵ nhồi máu não chiếm khoảng 80% các trường hợp đột quỵ
Thưa BS, đột quỵ nhồi máu não là gì và khác gì so với đột quỵ xuất huyết não?
ThS.BS Hồ Hữu Thật - Trưởng khoa Nội Thần kinh, Bệnh viện An Bình (TPHCM):
Đột quỵ là thuật ngữ chung để chỉ một nhóm bệnh lý mạch máu não, trong đó có hai thể bệnh chính là đột quỵ nhồi máu não và đột quỵ xuất huyết não.
Trong thực hành lâm sàng, đột quỵ xuất huyết não chỉ chiếm khoảng 20% (1/5) tổng số ca đột quỵ, trong khi đột quỵ nhồi máu não chiếm khoảng 80% (4/5), tức gấp khoảng 4 lần so với xuất huyết não khi xét trên toàn bộ cộng đồng bệnh nhân, từ nhẹ đến nặng.
Về cơ chế, đột quỵ nhồi máu não có thể hiểu đơn giản là tình trạng mạch máu dẫn máu lên não bị tắc bởi cục huyết khối, khiến vùng não do mạch máu đó nuôi dưỡng không được cấp máu, dẫn đến hoại tử và nhồi máu nhu mô não.
Trong khi đó, đột quỵ xuất huyết não xảy ra khi một mạch máu trong não bị vỡ, nguyên nhân thường gặp nhất là tăng huyết áp kéo dài. Khi áp lực trong lòng mạch vượt quá khả năng chịu đựng, mạch máu vỡ ra, máu chảy vào nhu mô não, làm não không hoạt động bình thường và gây ra các triệu chứng đột quỵ.
2. Hai cách tái thông mạch máu trong đột quỵ nhồi máu não
Hiện nay, trong điều trị đột quỵ nhồi máu não, có 2 hướng chính là tiêm thuốc tiêu sợi huyết và can thiệp mạch. BS có thể giải thích ngắn gọn sự khác nhau?
ThS.BS Hồ Hữu Thật trả lời:
Tiêu sợi huyết và can thiệp mạch là hai phương pháp điều trị phổ biến và tiên tiến nhất hiện nay trên thế giới trong điều trị đột quỵ nhồi máu não.
Tiêu sợi huyết đường tĩnh mạch đã được áp dụng từ khoảng năm 1995 tại Hoa Kỳ và châu Âu. Trong khi đó, can thiệp mạch lấy huyết khối bằng dụng cụ được triển khai rộng rãi hơn từ khoảng năm 2015. Cả hai đều nhằm mục tiêu xử lý cục huyết khối gây tắc mạch máu não.
Về cơ chế, đột quỵ nhồi máu não xảy ra khi một cục huyết khối làm tắc động mạch não, khiến vùng nhu mô não phía sau không được cấp máu, dẫn đến hoại tử và nhồi máu.
- Tiêu sợi huyết đường tĩnh mạch: Bác sĩ truyền thuốc qua đường tĩnh mạch, thuốc theo dòng máu đi lên não và làm tan cục huyết khối đang gây tắc mạch.
- Can thiệp mạch lấy huyết khối: Bác sĩ can thiệp được đào tạo chuyên sâu sẽ đưa dụng cụ từ động mạch đùi (vùng bẹn), đi theo hệ mạch máu qua tim lên đến động mạch não, sau đó trực tiếp lấy cục huyết khối ra ngoài, giúp khai thông dòng máu ngay lập tức.
Nhờ tái lập được dòng máu nuôi não kịp thời, nhu mô não không bị hoại tử thêm, bệnh nhân có thể phục hồi triệu chứng, giảm di chứng và cải thiện rõ rệt tỷ lệ sống còn.

3. Tiêu sợi huyết hiệu quả trong “cửa sổ vàng” 4,5 giờ
Với phương pháp tiêm thuốc tiêu sợi huyết, bệnh nhân cần đến viện trong bao lâu kể từ khi khởi phát mới còn cơ hội điều trị?
ThS.BS Hồ Hữu Thật trả lời:
Kể từ khi phương pháp tiêu sợi huyết đường tĩnh mạch được áp dụng trên thế giới khoảng 30 năm nay, cửa sổ thời gian điều trị chuẩn vẫn là 4 giờ 30 phút (tức 4,5 giờ).
Khoảng thời gian này được tính từ lúc bệnh nhân khởi phát triệu chứng đột quỵ, điển hình như đột ngột liệt nửa người, méo miệng, cho đến khi bắt đầu được điều trị bằng thuốc tiêu sợi huyết tại bệnh viện.
Nếu bệnh nhân đến viện trong khung thời gian 4,5 giờ này, vẫn còn cơ hội được chỉ định tiêm thuốc tiêu sợi huyết, giúp tái thông mạch máu não và cải thiện khả năng hồi phục.
4. Không phải ai cũng đủ điều kiện tiêm thuốc tiêu sợi huyết
Những điều kiện nào khiến bệnh nhân đủ tiêu chuẩn tiêm thuốc tiêu sợi huyết, và trường hợp nào thì bị loại trừ, thưa BS?
ThS.BS Hồ Hữu Thật trả lời:
Đối với đột quỵ nhồi máu não trong cửa sổ 4 giờ 30 phút, tiêu chuẩn thời gian là điều kiện bắt buộc nhưng chưa đủ. Ngoài thời gian khởi phát, bệnh nhân còn phải đáp ứng đầy đủ các chỉ định và không rơi vào nhóm chống chỉ định, thì bác sĩ mới có thể tiến hành tiêm thuốc tiêu sợi huyết đường tĩnh mạch.
Việc sàng lọc không kỹ có thể khiến hiệu quả điều trị không cao, trong khi nguy cơ biến chứng, đặc biệt là xuất huyết, lại tăng lên, nên trong những trường hợp đó, bác sĩ sẽ không chỉ định điều trị.
Một số yếu tố thường được cân nhắc gồm:
- Thuốc bệnh nhân đang sử dụng trước đó: Nếu bệnh nhân đang dùng thuốc kháng tiểu cầu hoặc kháng đông, và các chỉ số xét nghiệm không cho phép, việc tiêm thêm thuốc tiêu sợi huyết có thể làm tăng nguy cơ xuất huyết nghiêm trọng, nên sẽ bị loại trừ.
- Hình ảnh học trên CT scan não: Bác sĩ sẽ đánh giá thể tích vùng nhồi máu não. Trường hợp nhồi máu quá lớn hoặc quá nhỏ, cũng có thể ảnh hưởng đến quyết định có chỉ định tiêu sợi huyết hay không.
- Các yếu tố bệnh nền và nguy cơ kèm theo, được cân nhắc ngay trong thời điểm cấp cứu.
Tóm lại, ngoài cửa sổ thời gian 4,5 giờ, quyết định tiêm thuốc tiêu sợi huyết còn phụ thuộc vào hình ảnh CT scan, thuốc bệnh nhân đang sử dụng, bệnh nền và nhiều yếu tố lâm sàng khác. Tất cả đều được bác sĩ chuyên khoa đột quỵ đánh giá kỹ lưỡng để đưa ra chỉ định điều trị an toàn và phù hợp nhất cho từng bệnh nhân.
5. Tắc động mạch lớn: Đến muộn vẫn còn cơ hội
Nếu bệnh nhân đến muộn quá thời gian vàng, liệu có thể chuyển sang can thiệp mạch để lấy cục máu đông không?
ThS.BS Hồ Hữu Thật trả lời:
Can thiệp mạch lấy huyết khối hiện nay có thể được áp dụng trong cửa sổ thời gian lên đến 24 giờ kể từ khi khởi phát đột quỵ nhồi máu não. Tuy nhiên, không phải trường hợp nào đến muộn cũng có thể can thiệp, vì phương pháp này có những chỉ định và chống chỉ định rất chặt chẽ.
Điều kiện quan trọng nhất để thực hiện can thiệp mạch là bệnh nhân phải có tắc một động mạch lớn trong não. Đây là điểm khác biệt căn bản so với thuốc tiêu sợi huyết đường tĩnh mạch. Thuốc tiêu sợi huyết khi được truyền vào tĩnh mạch có thể lan tỏa khắp hệ mạch não, từ động mạch lớn đến trung bình và nhỏ. Trong khi đó, lấy huyết khối bằng dụng cụ cơ học là một kỹ thuật xâm lấn cao, đòi hỏi bác sĩ đưa dụng cụ từ động mạch đùi, đi qua động mạch chủ, tim, rồi lên động mạch cảnh và mạch não, với đường đi dài và kỹ thuật phức tạp.
Chính vì vậy, hiện nay can thiệp mạch chỉ được chỉ định cho những trường hợp tắc động mạch lớn. Nếu bệnh nhân nhồi máu não dù còn trong cửa sổ 24 giờ nhưng không có tắc động mạch lớn, thì không có chỉ định lấy huyết khối bằng dụng cụ cơ học.
Tóm lại, để có thể can thiệp mạch, điều kiện là nhồi máu não cấp trong cửa sổ 24 giờ và có tắc động mạch lớn trong não.
Việc xác định động mạch nào là động mạch lớn thuộc về đánh giá chuyên môn của bác sĩ đột quỵ và bác sĩ can thiệp, những người được đào tạo chuyên sâu và nắm rất rõ giải phẫu mạch não để quyết định phương án điều trị phù hợp nhất cho từng bệnh nhân.
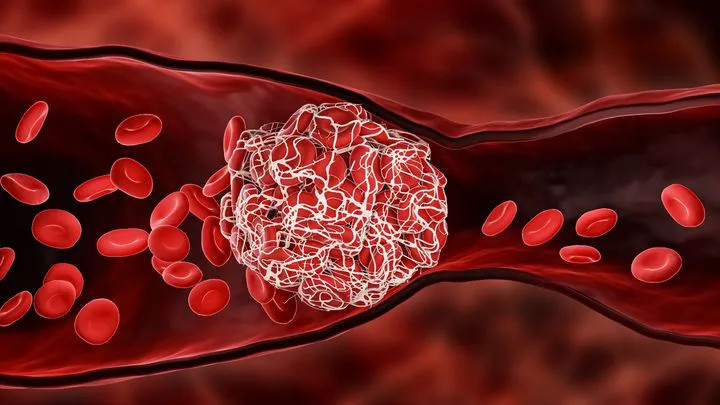
6. Khi nào cần kết hợp cả thuốc tiêu sợi huyết và can thiệp mạch?
Khi nào thì bác sĩ sẽ kết hợp cả 2 phương pháp - vừa tiêm thuốc, vừa can thiệp mạch ạ?
ThS.BS Hồ Hữu Thật trả lời:
Không phải bệnh nhân nào cũng cần phối hợp cả hai phương pháp. Trên thực tế, có những nhóm bệnh nhân khác nhau với chiến lược điều trị khác nhau.
Thông thường, một số bệnh nhân chỉ cần điều trị bằng thuốc tiêu sợi huyết đường tĩnh mạch. Nếu thuốc đạt hiệu quả tốt, cục huyết khối được tan và mạch máu tái thông, bác sĩ sẽ dừng lại và không cần can thiệp mạch.
Ngược lại, một số bệnh nhân đến viện ngoài cửa sổ 4 giờ 30 phút, ví dụ trong khoảng 6 giờ, 12 giờ hoặc 18 giờ, và được xác định có tắc động mạch lớn, đủ tiêu chuẩn can thiệp, thì bác sĩ sẽ tiến hành lấy huyết khối bằng dụng cụ cơ học, không dùng thuốc tiêu sợi huyết.
Tuy nhiên, vẫn có một tỷ lệ bệnh nhân cần áp dụng cả hai phương pháp, còn gọi là điều trị bắc cầu. Đây là những trường hợp bệnh nhân đến viện trong cửa sổ 4,5 giờ, nhồi máu não mức độ nặng và có tắc động mạch lớn.
Trong tình huống này, bác sĩ sẽ tiêm thuốc tiêu sợi huyết đường tĩnh mạch trước. Sau đó, bệnh nhân được chụp lại mạch máu não. Nếu phát hiện động mạch lớn vẫn còn tắc, nghĩa là thuốc chỉ có hiệu quả một phần, thì bác sĩ sẽ tiếp tục can thiệp mạch để lấy huyết khối bằng dụng cụ cơ học, nhằm giải quyết triệt để cục máu đông.
Về mặt thống kê, khoảng 10% bệnh nhân đột quỵ nhồi máu não cấp hiện nay được điều trị bằng thuốc tiêu sợi huyết đường tĩnh mạch. Khoảng 10% khác được điều trị bằng lấy huyết khối cơ học, do đây là kỹ thuật chuyên sâu, đòi hỏi nhân lực và trang thiết bị cao, nên không phải trung tâm nào cũng thực hiện được.
Như vậy, tổng tỷ lệ bệnh nhân nhồi máu não cấp được điều trị tái thông (bằng một trong hai hoặc kết hợp cả hai phương pháp) hiện nay tại Việt Nam khoảng 20%.
Đây cũng chính là lý do các bác sĩ đột quỵ đang nỗ lực nâng cao nhận thức cộng đồng, cải thiện quy trình cấp cứu, và phát triển thêm các đơn vị đột quỵ, nhằm tăng tỷ lệ bệnh nhân được điều trị kịp thời, không dừng lại ở mức 20% mà hướng tới 25 - 30% trong thời gian tới.
7. Người nhà cần lưu ý gì trong cấp cứu đột quỵ?
Người thân bệnh nhân cần lưu ý gì khi quyết định hướng điều trị, đặc biệt là trong tình huống cấp cứu gấp rút, thưa BS?
ThS.BS Hồ Hữu Thật trả lời:
Khi trong gia đình có người không may bị đột quỵ, điều quan trọng đầu tiên là người thân phải nhận biết được các dấu hiệu sớm để không bỏ lỡ thời gian vàng.
Người dân có thể ghi nhớ dấu hiệu FAST, gồm méo miệng, liệt mặt, liệt nửa người, rối loạn hoặc mất ngôn ngữ, không nói chuyện được.
Đây là những dấu hiệu khá đặc hiệu của đột quỵ cấp. Khi xuất hiện các triệu chứng này, người thân cần đưa bệnh nhân đến thẳng đơn vị đột quỵ, đặc biệt là những cơ sở có khả năng điều trị tái thông, vì các phương pháp điều trị hiện nay đều có cửa sổ thời gian giới hạn. Có thể hiểu nôm na là cuộc chạy đua với thời gian, nên càng đến sớm thì cơ hội điều trị hiệu quả càng cao.
Việc lựa chọn phương pháp điều trị, tiêm thuốc tiêu sợi huyết hay can thiệp mạch lấy huyết khối là quyết định chuyên môn của bác sĩ. Tại đơn vị đột quỵ, bác sĩ sẽ đánh giá đầy đủ, cân nhắc chỉ định và tư vấn cụ thể cho từng bệnh nhân, người nhà không cần tự quyết định hay phân vân thay bác sĩ.
Bệnh viện An Bình đã triển khai điều trị tiêu sợi huyết đường tĩnh mạch nhiều năm, trên dưới 20 năm, từ những ca đầu tiên tại TPHCM. Riêng kỹ thuật lấy huyết khối bằng dụng cụ cơ học, bệnh viện đang hoàn thiện máy móc và trang thiết bị, dự kiến triển khai trong quý I/2026.
8. Phục hồi chức năng giúp nhiều bệnh nhân đột quỵ 20 năm không tái phát
Sau khi qua cơn cấp, phục hồi chức năng và phòng tái phát có vai trò như thế nào trong việc giúp bệnh nhân trở lại cuộc sống bình thường, thưa BS?
ThS.BS Hồ Hữu Thật trả lời:
Chúng ta đã dành phần lớn thời gian để nói về điều trị tái thông trong giai đoạn cấp, tức là trong cửa sổ 4,5 giờ hoặc tối đa 24 giờ sau khởi phát. Tuy nhiên, cần nhấn mạnh rằng giai đoạn này chỉ chiếm 24 giờ đầu tiên.
Sau 24 giờ, một giai đoạn không kém phần quan trọng bắt đầu, đó là phục hồi chức năng và phòng ngừa tái phát. Mục tiêu của giai đoạn này là giúp bệnh nhân giảm thiểu di chứng, tối ưu khả năng hồi phục và giảm tỷ lệ tử vong lâu dài.
Song song với phục hồi chức năng, việc điều trị dự phòng tái phát đóng vai trò then chốt. Nếu bệnh nhân tuân thủ điều trị tốt, tái khám định kỳ và kiểm soát các yếu tố nguy cơ, nhiều trường hợp có thể 20 năm, thậm chí 25 năm không bị tái phát đột quỵ.
Ngược lại, nếu bệnh nhân chủ quan, không điều trị liên tục hoặc không theo dõi định kỳ theo hướng dẫn của bác sĩ, nguy cơ tái phát có thể xảy ra chỉ sau 6 tháng, 1 năm hoặc 2 năm, tùy cơ địa, và thường là những cơn đột quỵ nặng nề hơn lần đầu.
Bài viết có hữu ích với bạn?
Có thể bạn quan tâm
Đăng ký nhận bản tin sức khoẻ
Để chủ động bảo vệ bản thân và gia đình
Đăng ký nhận bản tin sức khoẻ để chủ động bảo vệ bản thân và gia đình