Cách lựa chọn và sử dụng insulin ở bệnh nhân đái tháo đường thai kỳ
Trong chuơng trình tiền hội nghị thường niên lần thứ IX tổ chức tại Bệnh viện Hùng Vương với chuyên đề “Quản lý đái tháo đường thai kỳ: hiệu quả và an toàn”, các chuyên gia tiếp tục đề cập đến vấn đề điều trị insulin và chấm dứt thai kỳ sớm ở thai phụ đái tháo đường thai kỳ.
Cá thể hóa bệnh nhân trong điều trị đái tháo đường thai kỳ
Trong chủ đề “Cách sử dụng insulin ở bệnh nhân đái tháo đường thai kỳ: An toàn và hiệu quả”, TS.BS Trần Viết Thắng - Phó Trưởng khoa Nội tiết, Bệnh viện Đại học Y Dược TPHCM cho biết, ngay với thai phụ bình thường chưa mắc đái tháo đường thai kỳ, theo xu hướng, đường huyết sau ăn của thai phụ đã có tình trạng tăng lên, nhưng dù “ép” vào tiêu chí chẩn đoán nào, vẫn chưa đủ đạt tiêu chí chẩn đoán đái tháo đường thai kỳ.
Đường huyết của thai phụ tăng nhiều nhất vào sau bữa sáng, đó là sinh lý bình thường. Tương tự trong đái tháo đường thai kỳ, đường huyết của thai phụ sau bữa ăn sáng thường cao hơn bữa trưa và bữa tối. Có nhiều lý do, thứ nhất là tiết cortisol vào buổi sáng, nồng độ cortisol tăng cao dẫn tới đường huyết tăng cao. Tại Việt Nam, thông thường các thai phụ sẽ không tự làm bữa sáng mà đi ăn ở ngoài, với bữa ăn như vậy, không có nhiều rau, việc nêm nếm ngoài tiệm có nhiều chất ngọt, từ đó gây tăng đường.
Đối với việc theo dõi đường huyết và đặt mục tiêu đường huyết, vị chuyên gia cho biết, nhiều nghiên cứu về đái tháo đường thai kỳ khuyến cáo, nên theo dõi đường huyết trước ăn (đường huyết lúc đói) và 1 giờ hoặc 2 giờ sau ăn. Tuy nhiên, vấn đề lựa chọn theo dõi đường huyết 1 giờ hay 2 giờ sau ăn được rất nhiều người thắc mắc. Theo nhiều nghiên cứu cho thấy, vào bữa sáng, đường huyết 1 giờ sau ăn cao hơn đường huyết 2 giờ sau ăn, do đó, đường huyết 1 giờ sau ăn thường được lựa chọn để theo dõi cho bữa sáng.
Bữa trưa và bữa chiều, đường huyết 2 giờ sau ăn cao hơn, nên được chọn theo dõi trong 2 bữa ăn này. Trên thực tế, các thông tin trên không nằm trong guidelines, chỉ có một số tác giả nhỏ đề nghị.
Khi làm nghiệm pháp dung nạp glucose, phải theo dõi lượng đường của nghiệm pháp này tăng ở 1 giờ hay 2 giờ sau ăn là chủ yếu, để xem xét khả năng hấp thu của thai phụ. Ví dụ, nếu sự hấp thu ở 2 giờ sau ăn vượt trội, có nghĩa nghiệm pháp này dương tính ở mức 2 giờ, từ đó, ưu tiên theo dõi 2 giờ. Ngược lại, nếu dương tính ở mức 1 giờ (1 giờ sau uống 75g glucose/180 mg/dl) như vậy, sẽ ưu tiên theo dõi ở mức 1 giờ sau ăn.
Trong trường hợp kết quả của nghiệm pháp cao ở cả mức 1 giờ và 2 giờ sau ăn, có thể chọn 1 trong 2 mức. Vấn đề này đến nay vẫn chưa có khuyến cáo nên sẽ tùy thuộc vào việc bác sĩ tư vấn cho người bệnh.
Một số thai phụ có thói quen nhịn ăn, bác sĩ cần theo dõi cả keton niệu để tránh tình trạng nhịn ăn quá mức, dẫn đến nhiễm keton niệu. Bên cạnh đó, khi theo dõi đường huyết, nên tư vấn người bệnh ghi vào nhật ký ăn, khi đường trên mức mục tiêu, dặn người bệnh phải ghi chú luôn họ đã ăn uống như thế nào để bác sĩ nắm thông tin.

Trong hai tuần đầu sau khi được chẩn đoán đái tháo đường thai kỳ, cần tư vấn người bệnh điều chỉnh chế độ ăn. Thông thường, khi bệnh nhân đo đường tại nhà, có 3 tình huống xảy ra:
Thứ nhất, đường luôn nằm trong giới hạn bình thường, mặc dù đã được chẩn đoán đái tháo đường thai kỳ trước đó. Đây là vấn đề hoàn toàn bình thường, bởi vì, có đến 80% - 90% thai phụ đái tháo đường thai kỳ có thể kiểm soát tốt đường huyết bằng việc thay đổi chế độ ăn và luyện tập.
Thứ hai, thử đường sau ăn luôn ở mức cao, cho dù người bệnh đã kiêng khem rất nhiều. Trong trường hợp này, bác sĩ sẽ chỉ định khởi trị insulin.
Thứ ba, một tình huống gây khó khăn cho bác sĩ, cụ thể, người bệnh thử đường 10 lần, trong đó, 2-3 lần kết quả đường huyết tăng cao hơn mục tiêu, 7 lần còn lại đường huyết bình thường. Theo đó, cần tư vấn người bệnh, khi đường cao hơn mục tiêu, nên xem xét bữa ăn, có thể thai phụ ăn quá nhiều, bữa ăn sau nên tiết chế lại để ổn định đường huyết. Đa số trường hợp, những lần thử đường huyết trên mục tiêu, thai phụ đều cung cấp thông tin do chế độ ăn gây ra.
Như vậy, khi người bệnh đến với bác sĩ, có hai tình huống cần đưa ra quyết định điều trị, bác sĩ Nội tiết phải kết hợp với bác sĩ Sản khoa để xem xét các vấn đề như: nếu thai to, cần phải điều trị; nếu thai ở trạng thái bình thường, không cần điều trị. TS.BS Trần Viết Thắng đặc biệt nhấn mạnh, trong điều trị đái tháo đường thai kỳ, cần cá thể hóa từng bệnh nhân để đưa ra quyết định điều trị phù hợp.
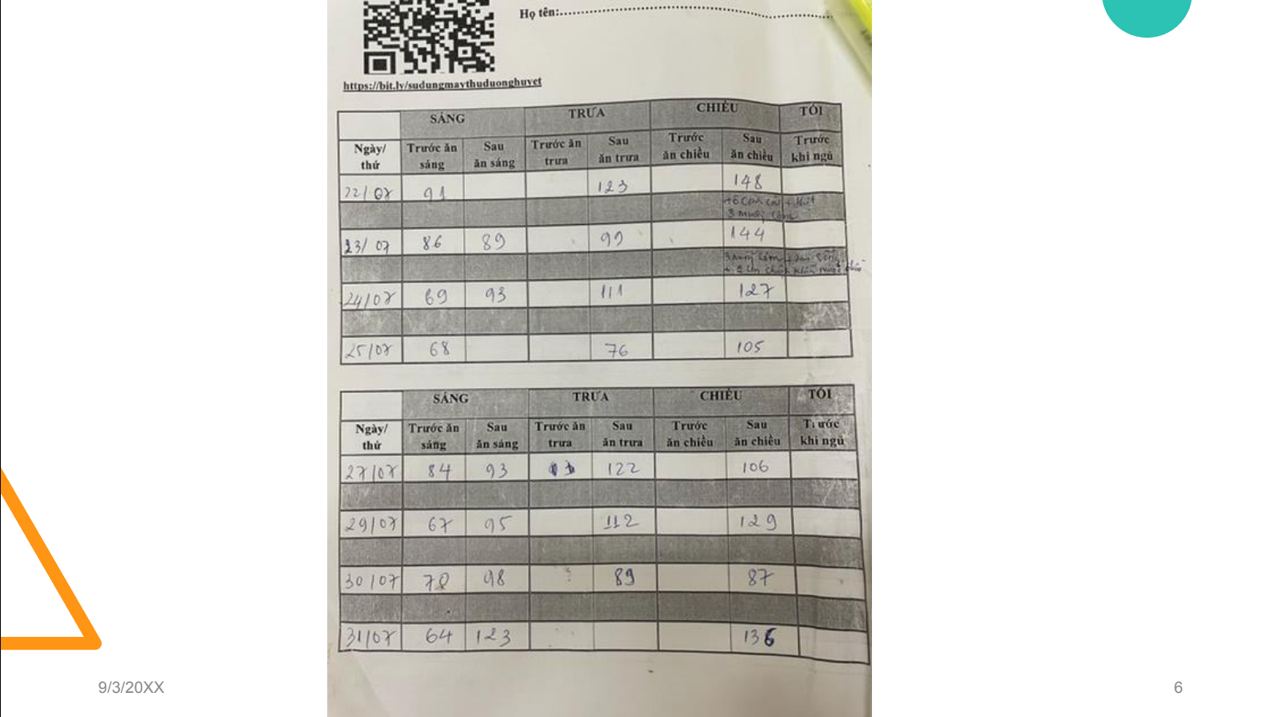

Về vấn đề theo dõi đường huyết liên tục (CGM), việc này có thể giải quyết một số trường hợp thai phụ có các tình trạng như: đa ối, con to… Tuy nhiên, những trường hợp này khi xem xét bảng theo dõi đường huyết, luôn ở mức bình thường, bác sĩ có thể tư vấn cho người bệnh gắn CGM, kết quả đường huyết 24 giờ trước đó của người bệnh sẽ được đưa ra cụ thể, từ đó, thai phụ không thể che dấu đường huyết, việc ăn uống như thế nào bác sĩ đều biết được khi gắn CGM.
Tuy nhiên, nếu xét theo phương diện hướng dẫn của các hiệp hội, CGM tập trung nhiều vào thai phụ mắc đái tháo đường type 1, đó là nhóm người được khuyến cáo đeo CGM. Còn đối với thai phụ đái tháo đường type 2, có thể đeo trong một số tình huống như: cần phải kiểm soát đường tốt, điều chỉnh insulin. Riêng đái tháo đường thai kỳ, bác sĩ phải thảo luận với người bệnh, nếu người bệnh đồng ý hoặc trường hợp có nghi ngờ về đường huyết của thai phụ đái tháo đường thai kỳ mới nên gắn CGM.
Trong đó, thai phụ phải thật sự hiểu và đồng ý sử dụng CGM, bởi vì, việc gắn CGM có thể gây stress do theo dõi đường huyết liên tục, đường huyết không ổn định, người bệnh phải nhắn bác sĩ rất nhiều lần, từ đó, khiến thai phụ căng thẳng. Bên cạnh đó, mức đường huyết mục tiêu của thai phụ khi gắn CGM khác so với người bình thường, vì vậy, khi gắn cho thai phụ, bác sĩ phải cài lại chỉ số mục tiêu để theo dõi chính xác nhất.
Về điều trị đái tháo đường thai kỳ, tất cả các khuyến cáo, hướng dẫn, thông thường sẽ có khoảng 2 tuần để bệnh nhân thay đổi lối sống, theo dõi đường huyết sau khi được chẩn đoán đái tháo đường thai kỳ, để xem xét việc có nên điều trị insulin hay không.
Tuy nhiên, một số trường hợp bắt buộc khởi phát điều trị insulin ngay, cụ thể: những người bị đái tháo đường type 2 từ trước nhưng không biết bản thân mắc bệnh; ở thời điểm bệnh nhân được chẩn đoán đã có tình trạng con to, trong những tình huống này song song với việc thay đổi về lối sống, bác sĩ sẽ khởi trị insulin ngay từ đầu.
“Đây cũng là vấn đề giải thích cho việc, các bác sĩ Nội tiết thường gọi đái tháo đường type 2 đang mang thai, không gọi là đái tháo đường thai kỳ. Bởi vì, đái tháo đường thai kỳ có thể cho thời gian 2 tuần để thay đổi lối sống, ổn định và kiểm soát đường huyết, còn với người đái tháo đường type 2 đang mang thai sẽ khởi trị insulin ngay từ đầu vì bác sĩ cho rằng đợi 2 tuần thay đổi lối sống không mang lại hiệu quả. Ngoài ra, 15 % các trường hợp đường huyết luôn vượt mục tiêu, bác sĩ sẽ cho khởi trị insulin ngay” - chuyên gia nhấn mạnh.
Đối với các yếu tố tiên đoán cần điều trị insulin, dựa trên nhiều yếu tố như: tuổi khi có thai > 30 tuổi; tiền sử gia đình bị đái tháo đường; béo phì trước khi có thai; đái tháo đường thai kỳ trước đó; chẩn đoán đái tháo đường thai kỳ sớm (chẩn đoán đái tháo đường thai kỳ trước 20-24 tuần thai kỳ); đường huyết lúc đói ≥ 5.3 mmol/L (96 mg/dL); HbA1c ≥ 5.5% (37 mmol/mol).
Nếu một bệnh nhân có đầy đủ các yếu tố trên, 93% bệnh nhân bắt buộc khởi trị insulin. Còn những người chỉ có một trong các yếu tố này, chỉ có 15% cần sử dụng insulin. Như vậy, việc quyết định điều trị insulin sẽ phụ thuộc vào đặc điểm của từng bệnh nhân.

Về việc lựa chọn insulin điều trị, cần hiểu rõ hai khái niệm đường huyết lúc đói và đường huyết sau ăn để lựa chọn insulin phù hợp. Ví dụ, insulin hạ đường huyết sau ăn được gọi là insulin tác dụng nhanh. Trong đó, loại human insulin có thời gian khởi phát tác dụng từ 30-60 phút và kéo dài tác dụng lên đến 6-8 giờ, còn với những loại insulin analog thế hệ mới, thời gian khởi phát tác dụng rất nhanh và tác dụng kéo dài chỉ từ 4-6 giờ.
Trên thực tế, đối với thai phụ đái tháo đường, human insulin sẽ tốt hơn insulin analog, bởi vì, thai to khi ăn việc hấp thu không như người bình thường, vì vậy, cần dựa vào đặc điểm người bệnh ăn dễ tiêu hay ăn khó tiêu để lựa chọn loại insulin phù hợp.
Ngoài ra, còn có 2 loại insulin tác dụng kéo dài và insulin trộn sẵn. Lưu ý, human insulin nên tiêm trước ăn 30 phút, còn analog insulin nên tiêm trước ăn 5 phút, các bác sĩ cần nhớ rõ để tránh tư vấn ngược cho người bệnh.
Vị chuyên gia nhấn mạnh, không có một phác đồ nào cụ thể, công thức rõ ràng trong điều trị đái tháo đường thai kỳ. Nếu thấy đường huyết tăng sau ăn là chủ yếu, nên ưu tiên lựa chọn insulin nhanh; nếu đường huyết sau ăn và đường huyết lúc đói đều gia tăng, sẽ dùng insulin hỗn hợp; nếu đường huyết lúc đói tăng, đường huyết sau ăn ổn, sẽ điều trị bằng insulin nền. Như vậy, tùy thuộc vào đặc điểm người bệnh, và lưu ý dù điều trị như thế nào, phải ngưng insulin khi sinh, đánh giá lại đường huyết thời điểm này.
Việc quản lý đường huyết sau sinh, nên khuyến khích bệnh nhân nuôi con bằng sữa mẹ, theo dõi đường huyết mỗi ngày không còn cần thiết nếu đường huyết sau sinh bình thường; ngưng toàn bộ insulin sau sinh và khuyến khích thực hiện nghiệm pháp dung nạp glucose.
Thời điểm xem xét chấm dứt thai kỳ ở thai phụ đái tháo đường thai kỳ từ 38-39 tuần
Nối tiếp chuyên đề với đề tài “Kết thúc thai kỳ trên thai phụ đái tháo đường thai kỳ”, PGS.TS Huỳnh Nguyễn Khánh Trang - Chủ nhiệm Bộ môn Sản, trường Đại học Y khoa Phạm Ngọc Thạch, Trưởng khối Sản, Bệnh viện Hùng Vương cho biết, thời điểm nên xem xét chấm dứt thai kỳ ở thai phụ đái tháo đường thai kỳ là từ 38-39 tuần. Đây đang là chủ đề nổi bật, theo ước tính, tỷ lệ thai chết lưu tính trên 1.000 ca sinh cho mỗi tuần tuổi thai tại các vùng miền khác nhau, nhận thấy sự gia tăng bắt đầu từ 38-39 tuần.
Vì vậy, nếu chờ đợi chuyển dạ tự nhiên ở tuần 40, tỷ lệ thai chết lưu đã gia tăng rất cao. Do đó, cần lựa chọn thời điểm kết thúc thai kỳ thích hợp để giảm tỷ lệ thai chết lưu trong thời gian theo dõi.
Chuyên gia bàn về khởi phát chuyển dạ, nếu kết thúc thai kỳ trước 40 tuần hoặc trước 44 tuần, như vậy, nguy cơ thai chết lưu sẽ rất cao, vì vậy, phương pháp tốt nhất là chấm dứt thai kỳ sớm. Từ đó, bác sĩ phải lựa chọn trường hợp để khởi phát chuyển dạ.
Khởi phát chuyển dạ là quá trình trong đó cơn co tử cung gây hiệu quả xóa mở cổ tử cung và đẩy thai nhi ra ngoài. Khởi phát chuyển dạ là gây ra cơn co tử cung trước khi bắt đầu chuyển dạ tự nhiên bằng các phương tiện nội khoa và/ hoặc ngoại khoa nhằm mục đích gây sanh. Khởi phát chuyển dạ thất bại khi tử cung không có đáp ứng nào đối với kích thích hoặc khi tử cung co bất thường gây nguy hiểm cho thai phụ và/ hoặc cho thai nhi và cổ tử cung không mở.
Để khởi phát chuyển dạ, phải có chỉ định, nếu để thai kỳ quá lâu sẽ có nguy cơ gia tăng thai chết lưu, do đó từ 38 tuần, cần chú ý và trễ nhất là 39 tuần phải chỉ định khởi phát chuyển dạ trong những trường hợp có thai kỳ nguy cơ.

Về lưu ý các chống chỉ định, PGS Khánh Trang nhấn mạnh, chống chỉ định thường gặp nhất là bất tương xứng giữa thai nhi và khung chậu, dẫn tới cơn co cường tính, hội chứng vượt trở ngại, vỡ tử cung. Vấn đề này nằm ở việc quản lý, nếu khâu quản lý thực hiện tốt, có thể không cần bàn tới, tuy nhiên, việc quản lý phải nằm trên một chuỗi lớn, từ thăm khám đến chỉ định… Về điều kiện, nếu có khả năng đánh giá, theo dõi, quyết định được khi thất bại, sẽ vượt qua các trở ngại khi khởi phát chuyển dạ.
Vấn đề tiềm ẩn của đái tháo đường thai kỳ là thai to. Trường hợp thai to, nếu khởi phát chuyển dạ có nguy cơ gây bất xứng đầu chậu, dẫn tới vỡ tử cung. Vì vậy, để tránh nguy cơ này, có thể áp dụng mổ sinh. Một tác giả nước ngoài cho biết, tỷ lệ mổ sinh vì thai to là 1/3500, để dự phòng một ca thai to trước nguy cơ kẹt đầu, gãy xương đòn, đám rối thần kinh cánh tay, trên thế giới đã mổ sinh hơn 3000 ca. Trong đái tháo đường thai kỳ có yếu tố insulin, do đó, nếu quản lý đường huyết không tốt, em bé sẽ to, đa ối…
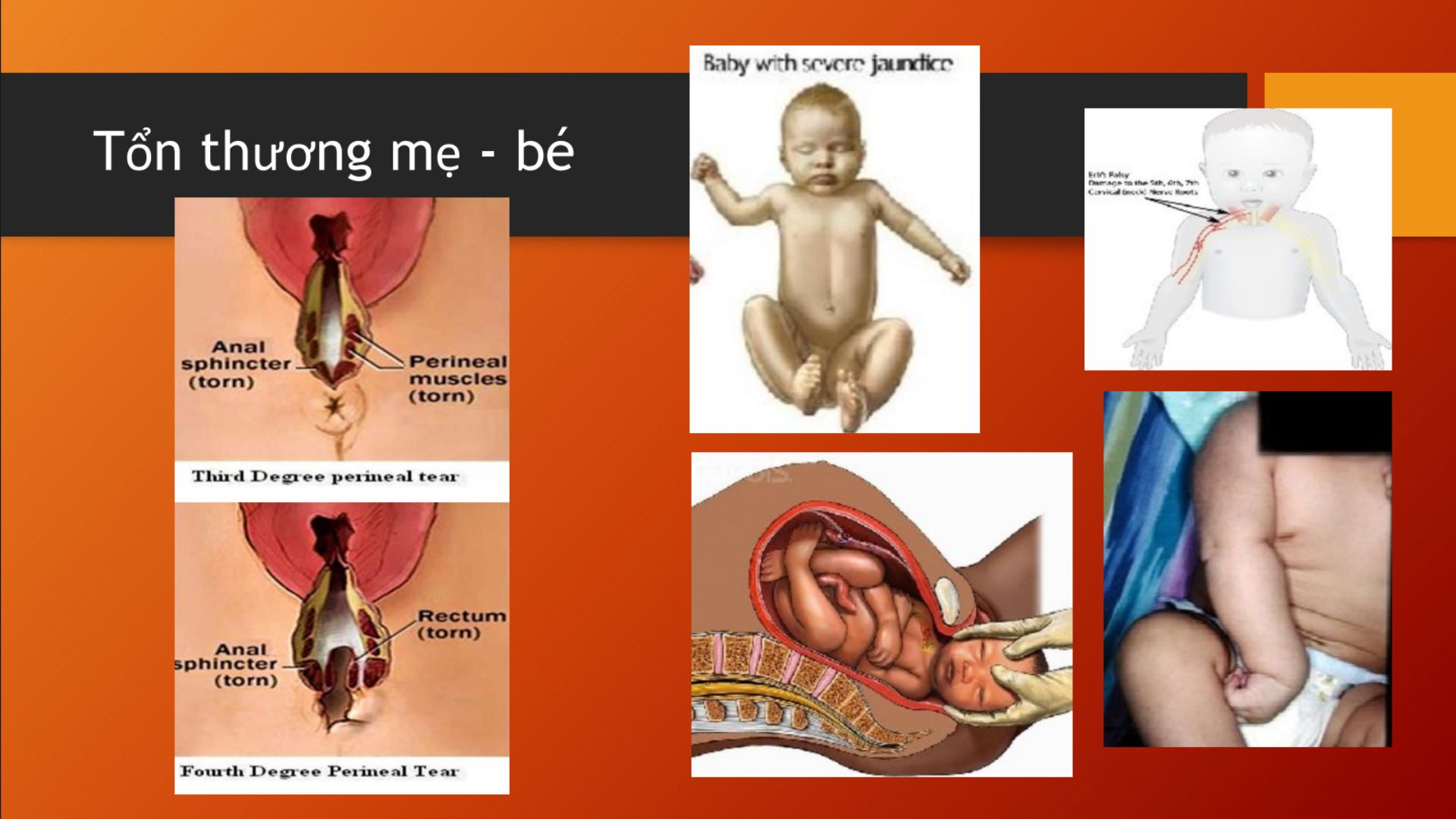
Về tổn thương ở mẹ, nếu con to, mẹ sẽ bị rách tầng sinh môn nhiều mức độ khác nhau, nếu rách từ độ 3 trở lên, rất phức tạp, còn nếu rách độ 4, cần sự can thiệp của ngoại tổng quát, trước đây nếu bị rách độ 4, rách tới hậu môn, gần trực tràng, khi ngoại khoa can thiệp sẽ phải mở hậu môn nhân tạo cho mẹ trong 6 tháng, đến khi lành phần dưới sẽ được chuyển trở lại.
Để đánh giá yếu tố nguy cơ, cần lưu ý kết quả xét nghiệm HbA1c ³ 6.5 trở lên sẽ tương quan với tỷ lệ dị tật thai tăng. Nhiều bác sĩ chỉ quan tâm đến vấn đề thai phụ bị rối loạn đường huyết, nguy cơ nhiễm ceton, em bé chết lưu… nhưng quên mất vấn đề, nếu bà mẹ bị đái tháo đường trước đó nhưng không biết và không được phát hiện có thể dẫn đến dị tật thai.
Nếu hệ thống tầm soát dị tật thai bằng siêu âm, xét nghiệm tế bào yếu, bác sĩ chẩn đoán hình ảnh không có kinh nghiệm, không đọc được kết quả, không phát hiện bất thường, khi sinh ra em bé có khả năng bị tăng tuần hoàn nhau thai, mổ sinh phát hiện em bé dị tật, chỉ sống 1-2 ngày, điều này rất dễ dẫn đến kiện tụng.
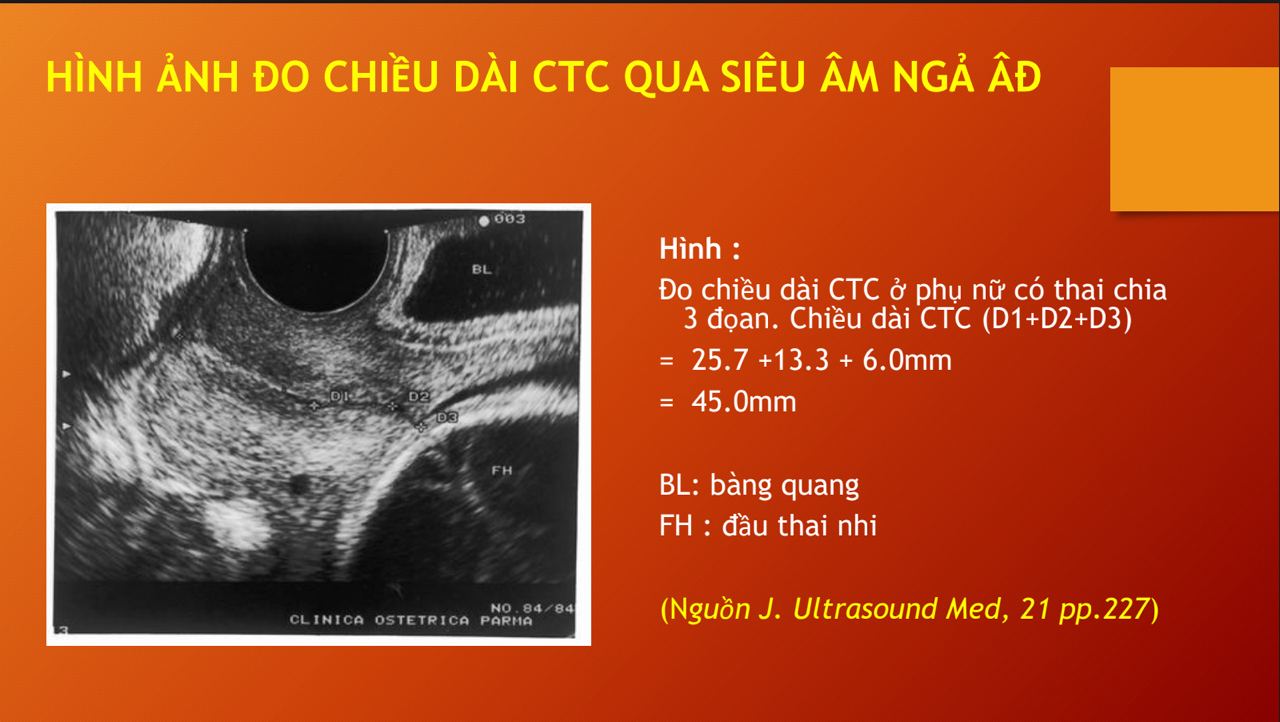
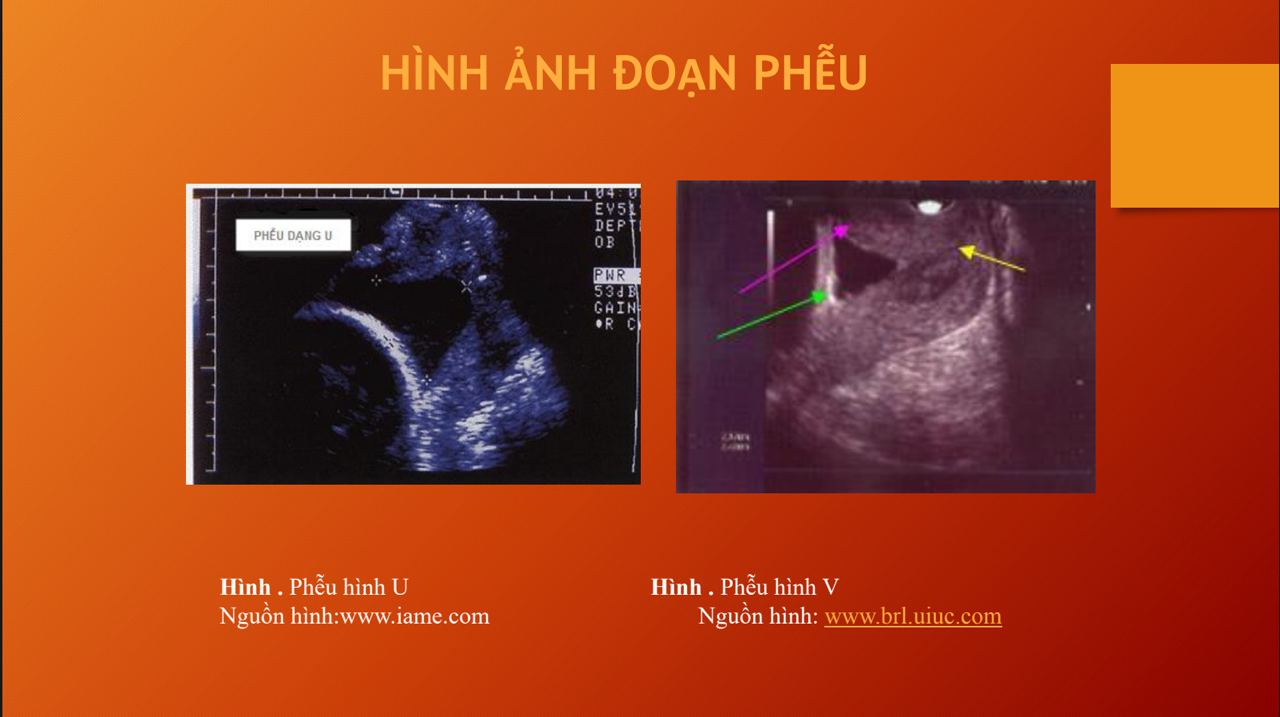
Chuyên gia nhấn mạnh, cần lưu ý, ngay từ giai đoạn đầu, nếu có các bất thường về rối loạn chuyển hóa cacbohydrate, nên làm HbA1c, sau đó tư vấn cho bệnh nhân, tiếp tục theo dõi các bất thường và dị tật thai bên cạnh quản lý đường huyết và thai kỳ.
PGS đặt vấn đề “Trong thai kỳ, siêu âm bao nhiêu lần thì phát hiện thai to? Những thời điểm nào quan trọng để chẩn đoán và kết luận thai to?”, ông cho biết, theo nhiều nghiên cứu đã chứng minh siêu âm trên 6 lần kết quả không còn ý nghĩa.
Đặc biệt, phải thực hiện siêu âm trong các mốc thời gian quan trọng, ban đầu, xác định tính sinh tồn; sau đó, đo độ mờ da gáy để phát hiện dị tật thai nhi; đánh giá nguy cơ dọa sinh non khoảng vào 17 tuần thai kỳ, đo chiều dài cổ tử cung, lỗ trong hình phễu; siêu âm 4D để đánh giá lại dị tật hình thể giải phẫu học; khoảng 28-32 tuần, thực hiện siêu âm để đánh giá vấn đề con to; và 1-2 lần siêu âm vào giai đoạn cuối thai kỳ (gần ngày sinh), đánh giá lượng nước ối…
Theo Hiệp hội Nội tiết Hoa Kỳ đồng thuận với Hiệp hội Sản phụ khoa Hoa Kỳ, nếu siêu âm thấy em bé từ bách phân vị 75 trở lên, đó là thai to. Điều kiện đánh giá thai phụ quản lý đường huyết tốt hoặc không tốt, ngoài các chỉ số đường đo, nếu em bé trong giai đoạn từ 28-32 tuần không được vượt quá bách phân vị thứ 75, bởi vì con to là kết quả của một quá trình quản lý đái tháo đường thai kỳ không tốt.
Theo Hiệp hội Sản phụ khoa Hoa Kỳ, không cấm việc khởi phát chuyển dạ trên thai phụ nghi ngờ con to, nhưng phải theo dõi sát. Tuy nhiên, việc theo dõi sát đến nay chưa thể thực hiện, do đó nếu có nghi ngờ con to, áp dụng phương pháp mổ sinh để đảm bảo an toàn.
Để khởi phát chuyển dạ, phải đảm bảo thực hiện được 2 việc: thứ nhất, làm “chín muồi” cổ tử cung, thứ hai, tạo được cơn co tử cung hữu hiệu, để có cường độ và tần số phù hợp, đủ để đẩy thai nhi qua “ống sinh” ra ngoài bằng bóng nong, sau đó là oxytocin ở thời điểm thích hợp, nghiên cứu ngày đã được chứng minh và có hiệu quả, giải quyết được đến 98-99% các trường hợp sinh qua ngã âm đạo, tránh việc sinh mổ.
Chuyên gia thông tin, cổ tử cung sẽ thay đổi theo chiều dài từ lúc thai bắt đầu đến lúc sinh, nếu siêu âm thai kỳ ở độ tuổi gần 30 tuần, nếu chỉ có 2cm là cổ tử cung bị ngắn, nguy cơ dọa sinh non, mẹ thuộc nhóm người nguy cơ phải khâu eo cổ tử cung hoặc đặt vòng đơn. Lưu ý, cổ tử cung phải dài đến cả khi chuyển dạ, có thể lên đến 4-5 cm.
Vì vậy, để khởi phát chuyển dạ, phải đánh giá được chiều dài cổ tử cung. Hiện nay, phương pháp đánh giá chiều dài cổ tử cung và hình dạng lỗ trong cổ tử cung, thuận lợi, ít xâm lấn nhất là phương pháp siêu âm.
Về các phương thức khởi phát chuyển dạ, có thể sử dụng thuốc hoặc các dụng cụ cơ học, có thể kết hợp một hoặc nhiều phương pháp. PGS Khánh Trang chia sẻ, khi khởi phát, cần lưu ý đến cảm giác đau, mức độ an toàn, giá thành, thoải mái và hiệu quả.
Ngoài ra, vị chuyên gia còn chia sẻ, đái tháo đường gây ảnh hưởng đến chuyển dạ, bởi vì ghi nhận hai chất Endothelin-1 và ức chế kênh Ca 2+, trên quy tắc sẽ làm khó khăn hơn trong khởi phát chuyển dạ. Cụ thể, nghiên cứu ghi nhận về mặt phân tử là liều điều trị của oxytocin có thể cần cao hơn ở phụ nữ đái tháo đường để giúp giảm tỷ lệ chu sinh không chọn lọc. Ngoài ra, ảnh hưởng của các chế độ điều trị khác nhau, chẳng hạn như insulin, metformin và kiểm soát chế độ ăn uống, cũng cần được xem xét cụ thể xung quanh thời gian chuyển dạ, vì những điều này cũng có thể ảnh hưởng đến tỷ lệ sinh.
Bên cạnh đó, nhận thấy khối lượng cơ kênh Ca 2+ ở thai phụ đái tháo đường thai kỳ bị giảm, làm ảnh hưởng đến hiệu quả cuối cùng của chuyển dạ.
Như vậy, khởi phát chuyển dạ ở thai phụ đái tháo đường thai kỳ, cần lưu ý, sức co cơ giảm, có thể gây băng huyết sau sinh; nghi ngờ thai to… Việc khởi phát chuyển dạ không gây nên kết cục bất lợi giữa thai phụ đái tháo đường thai kỳ và thai phụ bình thường, tỷ lệ sinh qua ngã âm đại ổn. Tuổi thai lý tưởng khởi phát chuyển dạ trên thai phụ đái tháo đường thai kỳ là 38 tuần.

|
Chương trình Tập huấn tiền hội nghị - chuyên đề “Quản lý đái tháo đường thai kỳ” nằm trong khuôn khổ Hội nghị Khoa học thường niên lần IX của Bệnh viện Hùng Vương. Với chủ đề “Góc nhìn mới bệnh lý phụ khoa thai kỳ nguy cơ cao”, chương trình tập huấn tiền hội nghị đã xây dựng 2 chuyên đề “Quản lý đái tháo đường thai kỳ: hiệu quả và an toàn” và “Cập nhật những tiến bộ trong chẩn đoán và điều trị tổn thương sàn chậu ở phụ nữ” với 14 bài báo cáo, thực hành 3 ca lâm sàng, mỗi chuyên đề có cấp CME (3 giờ tin chỉ) cho học viên tham dự đầy đủ và làm post-test. |
>>> Chiến lược nào giúp “xóa sổ” ung thư cổ tử cung tại TPHCM?
>>> Từ sàng lọc chẩn đoán đến chăm sóc và quản lý thai phụ đái tháo đường thai kỳ
>>> Tiếp cận chẩn đoán trước sinh các bất thường ở quý 3 thai kỳ
Bài viết có hữu ích với bạn?
Đăng ký nhận bản tin sức khoẻ
Để chủ động bảo vệ bản thân và gia đình
Đăng ký nhận bản tin sức khoẻ để chủ động bảo vệ bản thân và gia đình






























