Từ sàng lọc chẩn đoán đến chăm sóc và quản lý thai phụ đái tháo đường thai kỳ
Tại chương trình tập huấn tiền hội nghị - chuyên đề “Quản lý đái tháo đường thai kỳ, diễn ra vào ngày 28/6/2024 tại Bệnh viện Hùng Vương, những vấn đề từ sàng lọc, tầm soát đến chăm sóc và quản lý thai phụ đái tháo đường thai kỳ được các chuyên gia báo cáo và bàn luận.
Chương trình nằm trong khuôn khổ Hội nghị Khoa học thường niên lần IX của Bệnh viện Hùng Vương. Theo đó, Chương trình Tập huấn tiền hội nghị “Góc nhìn mới bệnh lý phụ khoa thai kỳ nguy cơ cao” xây dựng với 2 chuyên đề “Quản lý đái tháo đường thai kỳ: hiệu quả và an toàn” và “Cập nhật những tiến bộ trong chẩn đoán và điều trị tổn thương sàn chậu ở phụ nữ”, đây là diễn đàn uy tín, chia sẻ kiến thức và kinh nghiệm của các chuyên gia về vấn đề đái tháo đường thai kỳ và sàn chậu.

Phát biểu tại Chương trình tập huấn chuyên đề “Quản lý đái tháo đường thai kỳ: hiệu quả và an toàn”, PGS.TS.BS Hoàng Thị Diễm Tuyết - Giám đốc Bệnh viện Hùng Vương chia sẻ, tỷ lệ đái tháo đường tại Việt Nam ngày càng gia tăng, đó là xu thế bệnh lý của một đất nước đang phát triển. Cụ thể, mô hình bệnh tật của một quốc gia đang phát triển, hầu hết là bệnh nhiễm trùng, còn với các nước phát triển, chủ yếu là các bệnh lý mạn tính không lây, bao gồm: đái tháo đường, cao huyết áp, ung thư.
Qua đó, nhận thấy mô hình bệnh tật của Việt Nam đang dần dịch chuyển theo xu hướng chung của thế giới, trong đó, nổi bật nhất đối với lĩnh vực Sản phụ hoa là tình trạng đái tháo đường thai kỳ. Đây là một bệnh lý nguy cơ cao cho cả mẹ và thai nhi, bởi vì, nếu không quản lý tốt, có thể dẫn đến thai kỳ con to, các cuộc chuyển dạ kéo dài, sinh khó, băng huyết sau sinh… Còn đối với con, là một nguy cơ nguy hiểm, nếu không quản lý tốt đường huyết của mẹ, em bé có thể đột tử trong tử cung, đó là kết quả không ai mong muốn.
“Ngoài ra, tình trạng trên sẽ làm tăng tỷ lệ tử vong sơ sinh đối với những thai phụ có đái tháo đường trong thai kỳ. Mặc dù đã triển khai rất nhiều các biện pháp sàng lọc, quản lý đái tháo đường, tuy nhiên, vẫn chưa đảm bảo tuân thủ trong việc quản lý bệnh nhân đái tháo đường thai kỳ, đó là lý do Bệnh viện Hùng Vương tổ chức ra chuyên đề này, giúp các chuyên gia thảo luận về các vấn đề từ kiểm soát, theo dõi, quản lý thai phụ và em bé sinh ra từ mẹ đái tháo đường thai kỳ, việc chăm sóc giai đoạn hậu sản đối với người bị đái tháo đường thai kỳ… Đó là cả một hành trình từ khi phát hiện sàng lọc đến hậu sản.
Hy vọng đây là cơ hội giúp các bác sĩ hệ thống lại kiến thức và thực hành trong quản lý đái tháo đường thai kỳ, một trong những nội dung quan trọng góp phần làm giảm tỷ lệ tử vong mẹ và trẻ sơ sinh” - Giám đốc Bệnh viện Hùng Vương kỳ vọng.
Tỷ lệ các biến chứng của người mẹ mắc đái tháo đường thai kỳ cao hơn 10-20 lần so với thai phụ bình thường
Mở đầu phiên chuyên đề, TTND.PGS.TS.BS Huỳnh Nguyễn Khánh Trang - Chủ nhiệm bộ môn Sản, Đại học Y khoa Phạm Ngọc Thạch, Trưởng khối Sản, Bệnh viện Hùng Vương mang đến bức tranh “Tổng quan về đái tháo đường thai kỳ”.
Vị chuyên gia cho biết, số lượng đái tháo đường chung trong dấn số đang gia tăng. Số liệu năm 2015, thế giới có 415 triệu người mắc đái tháo đường, dự kiến đến năm 2040, con số này tăng lên đến 642 triệu người, chiếm khoảng 10% dân số thế giới. Trong khi đó, những yếu tố vượt quá 7%, trở thành vấn đề cần có sự tác động mạnh mẽ đến cộng đồng.
Riêng tại Đông Nam Á, tỷ lệ mắc đái tháo đường có tốc độ tăng gấp đôi so với tỷ lệ chung của toàn thế giới (78,3 - 140,2 triệu người). Nguyên nhân đến từ nguồn thức ăn của khu vực, chủ yếu là cacbohidrat.
Đối với tình hình đái tháo đường thai kỳ, năm 2015, Đông Nam Á có khoảng 12 triệu, tỷ lệ này không quá nhiều so với các châu lục khác, tập trung tại những vùng mang thai nhiều.
Trên thế giới, tỷ lệ đái tháo đường thai kỳ chiếm 1/8 dân số. Riêng tại châu Á, từ những năm 1990, tỷ lệ về đái tháo đường thai kỳ tăng cao tại các quốc gia trong khu vực, tuy nhiên, hai quốc gia Nhật Bản và Hàn Quốc, con số này có xu hướng giảm dần. Vị chuyên gia lý giải, do hai quốc gia này có sự chuyển biến về văn hóa ẩm thực, ăn đầy đủ chất dinh dưỡng nhưng có lượng thức ăn cân đối, hạn chế tinh bột, việc dung nạp cacbohidrat giảm sau ăn. Điều này cho thấy văn hóa ăn uống có thể cải thiện cả về vấn đề cộng đồng.

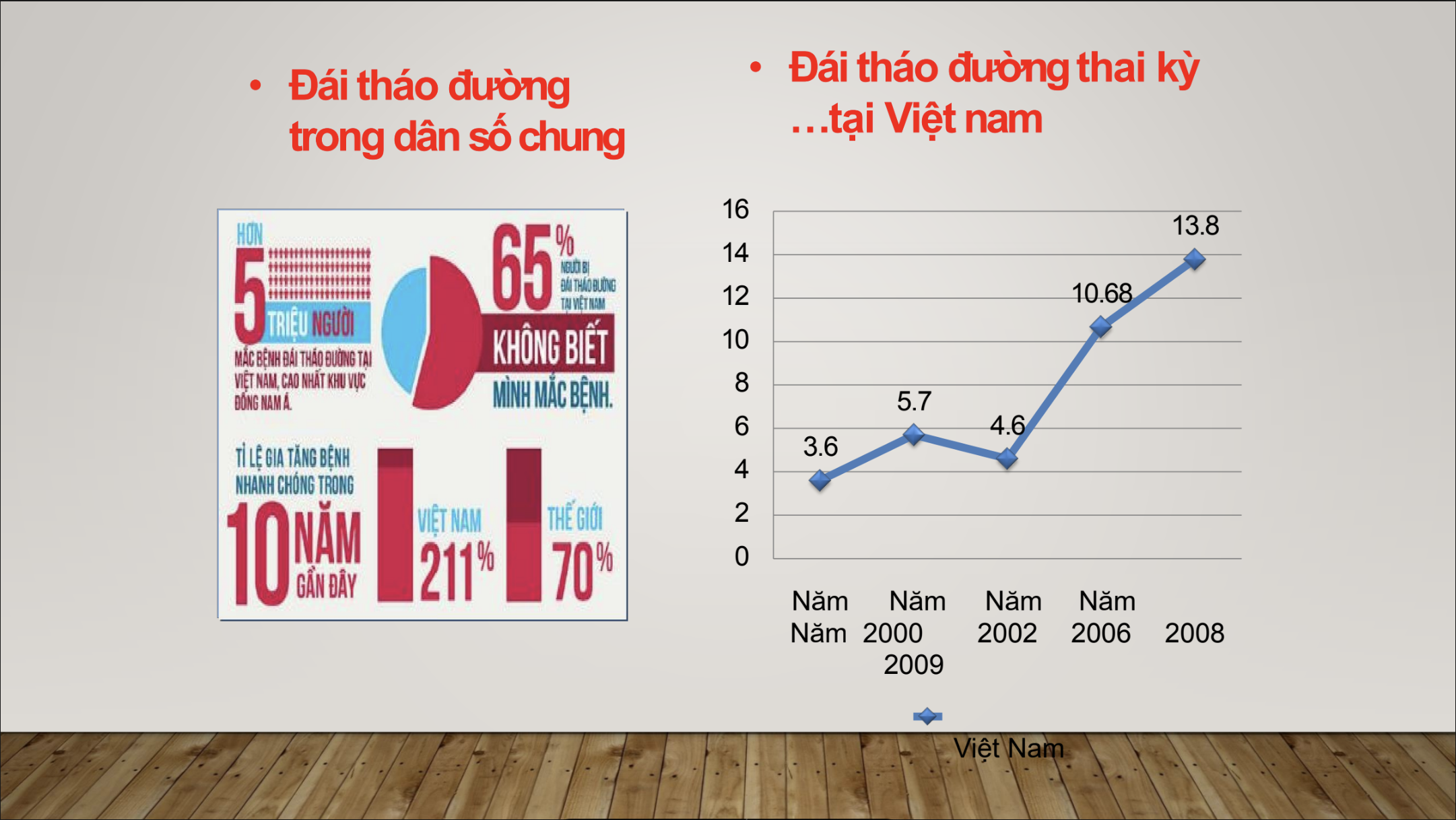
Vùng Đông Nam Á chiếm khoảng 20-25% tỷ lệ đái tháo đường thai kỳ trên tổng tỷ lệ mắc của châu Á. Trong đó, có 65% người không biết bản thân mắc bệnh, cho đến khi bắt buộc kiểm tra sức khỏe, can thiệp phẫu thuật, mới phát hiện bệnh lý. Đái tháo đường trong 10 năm gần đây gia tăng nhanh chóng, trong đó, trên thế giới tăng 70%, tại Việt Nam có tỷ lệ tăng gấp 3 lần so với thế giới, lên đến 211%. Tình trạng này có thể trở thành nền, dẫn đến nhiều vấn đề khác như: tim mạch, bệnh về mắt, phổi, thận, các vấn đề tổn hại từ việc không kiểm soát tốt đái tháo đường, tổn hại các mạch máu nhỏ…
Qua báo cáo đầu tiên vào năm 2000, đái tháo đường thai kỳ tại Việt Nam chỉ có tỷ lệ 3,6%, nhưng đến nay đã tăng lên hơn 20%.
PGS Khánh Trang cho biết, các yếu tố nguy cơ cao dẫn đến đái tháo đường thai kỳ, bao gồm: thừa cân, béo phì; tuổi càng cao khi mang thai (35 tuổi), nguy cơ mắc đái tháo đường thai kỳ càng tăng; yếu tố chủng tộc (người châu Á là chủng tộc có nguy cơ mắc đái tháo đường thai kỳ cao); hội chứng buồng trứng đa nang; tiền sử gia đình có người bị đái tháo đường (đặc biệt là người đái tháo đường thế hệ thứ nhất); tiền sử sinh con trên 4kg; tiền sử bất thường về dung nạp glucose bao gồm tiền sử đái tháo đường thai kỳ trước, glucose niệu dương tính; tiền sử sản khoa bất thường (thai chết lưu không rõ nguyên nhân, sảy thai liên tiếp không rõ nguyên nhân, sanh non, thai dị tật).
Tại Bệnh viện Hùng Vương, trước khi xây dựng hướng dẫn quốc gia năm 2018, năm 2014 bệnh viện thực hiện test 1 bước, khảo sát, sàng lọc đái tháo đường thai kỳ trên số đông, mỗi năm thực hiện ít nhất 15 ngàn ca, chiếm khoảng ½ số lượng bệnh nhân đến khám tại bệnh viện. Theo đó, tỷ lệ đái tháo đường thai kỳ giảm do bệnh viện tổ chức nhiều chương trình tư vấn, thực hiện từ rất sớm thiết kế nhiều bảng hướng dẫn, bảng thông tin nói về nguy cơ của đái tháo đường thai kỳ, chế độ ăn uống… Việc làm này chưa tác động nhiều trong cộng đồng, nhưng tỷ lệ đái tháo đường thống kê hàng năm nhận về được giảm dần.
Về hậu quả của đái tháo đường thai kỳ, vị chuyên gia đưa ra nghiên cứu, so sánh giữa hậu quả của người mẹ mắc đái tháo đường thai kỳ và người bình thường, cho thấy, tỷ lệ các biến chứng như: thai chết lưu, con to, hạ đường huyết sau sinh, kẹt vai… của người mẹ mắc đái tháo đường thai kỳ cao hơn 10-20 lần so với thai phụ bình thường.
Những ảnh hưởng của đái tháo đường thai kỳ lên thai nhi bao gồm: thai to hoặc suy dinh dưỡng; thai lưu; sang chấn khi sanh (kẹt vai, tổn thương đám rối thần kinh cánh tay); đa ối (dư ối); suy hô hấp; rối loạn chuyển hóa; trẻ sau này có nguy cơ cao bị béo phì, đái tháo đường.
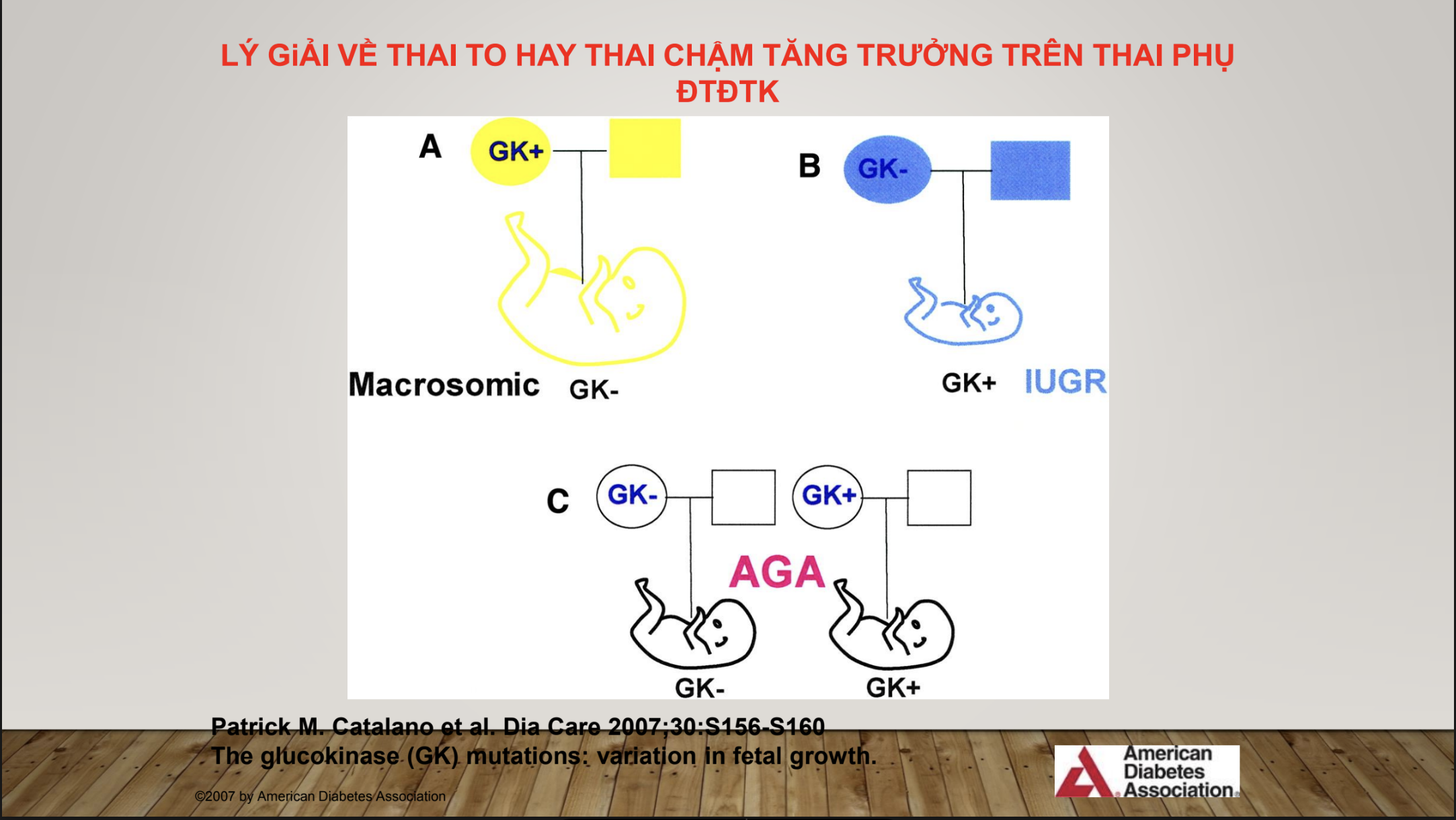
Lý giải về nguyên nhân em bé của người mẹ bị đái tháo đường thai kỳ bị suy dinh dưỡng, chuyên gia nhấn mạnh, do có sự đột biến gen glucokinase, tuy nhiên, việc này chỉ mới được chứng minh trong các nghiên cứu trên thế giới, đến nay, Việt Nam vẫn chưa có nghiên cứu lý giải vấn đề này. Ông cho rằng, đây là vấn đề cần được quan tâm và xem xét nghiên cứu, vì sẽ lý giải được câu hỏi “tại sao mẹ bị đáo tháo đường mà em bé bị suy dinh dưỡng?”. Việc đột biến gen glucokinase sẽ dẫn tới hậu quả con to hoặc con nhỏ, cụ thể, khi người mẹ có gen glucokinase trong khi em bé không có, hậu quả là con to, ngược lại nếu mẹ không mang loại gen này nhưng em bé có gen glucokinase thì sinh ra sẽ bị suy dinh dưỡng.
Về dự phòng đái tháo đường thai kỳ, chuyên gia khuyến cáo, cần thay đổi chế độ ăn uống và vận động, nếu kết hợp ăn uống tiết chế và kết hợp vận động khoa học, có thể ngăn ngừa đái tháo đường, rút ngắn thời gian nằm viện, giảm tình trạng cần can thiệp insulin trên các trường hợp đái tháo đường thai kỳ.
90% người bị đái tháo đường thai kỳ đáp ứng với việc điều trị bằng phương pháp ăn uống tiết chế
Sau bức tranh tổng quan và những thông tin về yếu tố nguy cơ, hậu quả và hướng dẫn dự phòng đái tháo đường thai kỳ, TTND.PGS.TS.BS Huỳnh Nguyễn Khánh Trang tiếp tục đề cập đến vấn đề “Đái tháo đường thai kỳ: Sàng lọc”.
Theo đó, vị chuyên gia thông tin, việc sàng lọc đái tháo đường thai kỳ sẽ sử dụng bảng thai kỳ nguy cơ, việc sàng lọc và chẩn đoán sớm giúp giảm các biến chứng, đặc biệt là các vấn đề đáng lo ngại trong sản khoa như con to, xử lý không tốt dẫn đến vấn đề kẹt vai, gây ra nhiều hậu quả như: gãy xương đòn, liệt đám rối thần kinh cánh tay, ngạt, tổn thương não bộ, em bé chậm phát triển tâm thần trí tuệ… và nặng nhất là tử vong.
Theo hướng dẫn quốc gia về sàng lọc và quản lý đái tháo đường thai kỳ ban hành mới nhất, cần lưu ý những điểm sau:
Thứ nhất, về bảng phân loại BMI, nên sử dụng tiêu chuẩn dành riêng cho người châu Á, theo đó, người có chỉ số BMI từ 23 là thừa cân, trên 25 là béo phì.
Thứ hai, về bảng phân loại nguy cơ cao, bao gồm: tiền sử gia đình có bệnh rối loạn chuyển hóa như: có người mắc đái tháo đường, cao huyết áp… những người có tiền sử đái tháo đường trước đó, người trên 35 tuổi…
Những vấn đề trên đều liên quan đến việc sàng lọc sớm, cụ thể, ngay lần khám thai đầu tiên, tiến hành đánh giá các yếu tố nguy cơ của đái tháo đường chung. Đối với nhóm thai phụ nguy cơ thấp, có thể hẹn xét nghiệm sàng lọc ở tuần 24 - 28 tuần. Nhóm thai phụ có nguy cơ cao cần được xét nghiệm glucose huyết tương tĩnh mạch lúc đói (nhịn ăn ít nhất 8 giờ trước xét nghiệm) hoặc bất kỳ ngay trong lần khám thai đầu tiên.
Chuyên gia nhấn mạnh, phải chẩn đoán máu tĩnh mạch, còn theo dõi cho phép sử dụng máu mao mạch.

Về kết quả, những người được chẩn đoán bình thường, phải đảm bảo các điều kiện: Glucose huyết tương tĩnh mạch khi đói 70 - 90 mg/dL (3,9 - 5,0 mmol/L); Glucose huyết tương tĩnh mạch bất kỳ ≤199 mg/dL (11 mmol/L). Nhóm này cũng vẫn thực hiện xét nghiệm sàng lọc khi 24 - 28 tuần.
Nhóm người có kết quả chẩn đoán nghi ngờ mắc đái tháo đường thai kỳ khi: Glucose huyết tương tĩnh mạch khi đói 91 -125 mg/dL (5,1 - 6,9 mmol/L) và/ hoặc HbA1c 5,7% - 6,4%, lúc này, cho thực hiện xét nghiệm sàng lọc ngay. Đặc biệt, cần cho bệnh nhân làm thêm một xét nghiệm HbA1c, bởi vì kết quả xét nghiệm này có liên quan mật thiết đến tỷ lệ dị tật thai. Trong đó, HbA1c tăng lên 7,5, tăng nguy cơ dị tật lên gấp 2-3 lần; nếu chỉ số HbA1c tăng lên 10, tỷ lệ dị tật lên đến gấp 4-5 lần. Vấn đề gặp phải là đa dị tật: dị tật tim lớn, dị tật mạch máu, dị tật não bộ…
Nhóm chẩn đoán đái tháo đường mang thai khi: Glucose huyết tương tĩnh mạch khi đói ≥126 mg/dL (7,0 mmol/L). Cần làm 2 thời điểm khác nhau hoặc kèm thêm HbA1C bất thường; Glucose huyết tương tĩnh mạch bất kỳ ≥ 200 mg/dL (11,1 mmol/L) kèm các triệu chứng của tăng glucose huyết điển hình hoặc cơn tăng glucose huyết cấp, giới thiệu cho bệnh nhân đến khám chuyên khoa Nội tiết.
Đối với việc tầm soát thường quy đái tháo đường thai kỳ, cần thực hiện test 75g Glucose, nếu vượt các ngưỡng sau, bệnh nhân được chẩn đoán là đái tháo đường thai kỳ. Cụ thể: đường huyết lúc đói ≥ 92 mg/dL (5,1 mmol/L); đường huyết đo 1 giờ sau ăn ≥ 180 mg/dL (10 mmol/L); đường huyết đo 2 giờ sau ăn ≥ 153 mg/dL (8,5 mmol/L). Cách quy đổi số mg/dl = số mmol/l x 18, ví dụ, đường huyết là 7 mmol/l, nếu tính theo mg/dl là 7 x 18 = 126 mg/dl. Nếu có ≥ 1giá trị vượt ngưỡng, tiến hành chẩn đoán đái tháo đường thai kỳ.
Tuy nhiên, chuyên gia đề cập đến một vấn đề phổ biến đó là nhiều bệnh nhân chỉ đo đường huyết lúc đói, kết quả vượt ngưỡng liền chẩn đoán đái tháo đường thai kỳ, hoặc thử đường huyết lúc đói cho bệnh nhân kết quả bình thường, cho bệnh nhân uống nước đường, 1 giờ sau xét nghiệm lại có kết quả vượt ngưỡng và chẩn đoán bệnh nhân mắc đái tháo đường thai kỳ… “Đây là việc làm sai trong tầm soát” - chuyên gia nhấn mạnh.
Bởi vì, mỗi chỉ số sẽ liên quan đến nhu cầu, tiên lượng, sự thất bại trong việc hướng dẫn chế độ ăn. Nhiều nghiên cứu đã chứng minh, ví dụ, đường huyết lúc đói >111-115 mg/dl, tiên lượng khả năng 75% bệnh nhân đó phải dùng insulin. Đường huyết lúc đói cao, khả năng điều trị đường huyết bằng chế độ ăn sẽ thất bại cao, còn người có đường huyết cao sau ăn, cho thấy người đó đáp ứng tốt với chế độ ăn. Đường huyết 1 giờ và 2 giờ sau ăn đều khác biệt, do đó, cần thử đầy đủ 3 thống số đường huyết, sau đó mới đưa ra chẩn đoán bệnh nhân.
PGS Khánh Trang hướng dẫn chuẩn bị trước khi thực hiện sàng lọc, cần tuân thủ: 3 ngày trước khi tiến hành nghiệm pháp chẩn đoán, không ăn chế độ ăn có quá nhiều glucid cũng như không ăn kiêng nhằm tránh ảnh hưởng nghiệm pháp. Bệnh nhân cần nhịn đói ít nhất 8 giờ trước khi làm nghiệm pháp (có thể uống nước lọc); lấy 1- 2ml máu tĩnh mạch, định lượng glucose trong huyết tương lúc đói, trước khi làm nghiệm pháp.
Người bệnh cần uống ly nước đường hoặc dung dịch pha sẵn 75g glucose, uống trong vòng 5 phút, tuy nhiên, vị chuyên gia chia sẻ, loại nước này không dễ uống, do đó, cơ sở y tế có thể chuẩn bị ướp lạnh sẵn và cho phép vắt chanh vào dung dịch, giúp bệnh nhân dễ uống hơn mà vẫn không ảnh hưởng đến kết quả.
Tiến hành lấy 1- 2ml máu tĩnh mạch, định lượng glucose trong huyết tương ở 2 thời điểm: 1 giờ và 2 giờ sau uống nước glucose. Trong thời gian làm nghiệm pháp, thai phụ không ăn uống gì thêm, được ngồi nghỉ ngơi trong phòng làm nghiệm pháp hoặc đi lại nhẹ nhàng trong khuôn viên bệnh viện trong thời gian làm nghiệm pháp.
PGS Khánh Trang lưu ý một số vấn đề như sau: không có chống chỉ định khi thực hiện sàng lọc trong 3 tháng cuối thai kỳ. Để quản lý hiệu quả, nên thực hiện thường quy trong 3 tháng giữa thai kỳ. Tuân thủ chẩn đoán bằng máu tĩnh mạch, theo dõi bằng máu mao mạch, nhiều trường hợp chẩn đoán bằng máu mao mạch sẽ gây ra sai số lên đến 15mg%; 80 - 90% người bị đái tháo đường thai kỳ đáp ứng với việc điều trị bằng phương pháp ăn uống tiết chế; giá trị các thời điểm đường huyết bất thường có liên quan đến nguy cơ thất bại/thành công của phương thức điều trị.
Tư vấn chế độ ăn, dinh dưỡng, tập luyện cho thai phụ đái tháo đường thai kỳ ngoại trú
BS.CK2 Đặng Ngọc Yến Dung - Trưởng khoa khám bệnh B, Bệnh viện Hùng Vương nối tiếp phiên chuyên đề với chủ đề “Quản lý ngoại trú bệnh nhân có kết quả sàng lọc đái tháo đường thai kỳ dương tính”.
Vị chuyên gia thông tin, tại Bệnh viện Hùng Vương, việc quản lý thai phụ đái tháo đường thai kỳ sẽ chú trọng vào hai tuần đầu sau khi chẩn đoán đái tháo đường thai kỳ, bao gồm: hướng dẫn chế độ ăn và theo dõi glucose huyết tương mao mạch trong 2 tuần.
Trong đó, việc hướng dẫn chế độ ăn sẽ có hai nhóm thực hiện chủ yếu là bác sĩ sản phụ khoa, vì họ là những người tiếp cận đầu tiên và thường xuyên nhất với thai phụ, nhóm thứ hai là bác sĩ dinh dưỡng, đóng vai trò tư vấn chuyên sâu cho bệnh nhân về chế độ ăn. Bệnh viện Hùng Vương tại khu vực khám thai, có phòng và đội ngũ chuyên viên để tư vấn dinh dưỡng cho những trường hợp đái tháo đường thai kỳ cùng bác sĩ sản phụ khoa.
Về mục tiêu tư vấn chế độ ăn cho bệnh nhân đái tháo đường thai kỳ, là liệu pháp dinh dưỡng bao gồm việc cá nhân hóa chế độ ăn tối ưu để kiểm soát glucose huyết tương. Liệu pháp dinh dưỡng được xây dựng dựa trên thói quen ăn uống, hoạt động thể lực, glucose huyết tương và tình trạng dinh dưỡng của bà mẹ, nhằm cung cấp đủ năng lượng, các chất dinh dưỡng, vitamin và chất khoáng cho bà mẹ và sự phát triển của thai nhi; hỗ trợ kiểm soát glucose huyết tương để không làm tăng glucose huyết tương sau ăn nhiều, không làm hạ glucose huyết tương lúc xa bữa ăn, giảm nồng độ HbA1C trong máu.
Đồng thời, duy trì hoạt động thể lực bình thường của thai phụ hàng ngày; duy trì mức tăng cân phù hợp với từng giai đoạn của thai kỳ; hỗ trợ điều chỉnh rối loạn chuyển hóa lipid máu, các rối loạn chức năng thận, tăng huyết áp....
Về nguyên tắc chế độ dinh dưỡng cho thai phụ bị đái tháo đường thai kỳ:
Thứ nhất là năng lượng. Đối với thai phụ đái tháo đường, cần hạn chế năng lượng ăn vào là một giải pháp để kiểm soát sự tăng cân, glucose huyết tương và thai to. Đối với thai phụ bị thừa cân, béo phì, tổng năng lượng nên giảm khoảng 33%, không thấp hơn 1600-1800 kcal giúp kiểm soát sự tăng cân và không làm tăng ceton máu.
Khuyến cáo năng lượng ăn vào cho thai phụ bị đái tháo đường thai kỳ: 35 - 40 kcal/kg cân nặng/ngày cho thai phụ trước khi mang thai bị thiếu năng lượng trường diễn; 30 - 35 kcal/kg cân nặng/ngày cho thai phụ trước khi mang thai có tình trạng dinh dưỡng bình thường, và 20 - 30 kcal/kg cân nặng/ngày dành cho thai phụ trước khi mang thai bị thừa cân, béo phì.
Về tỷ lệ các chất sinh năng lượng. Một là protein nên phối hợp giữa protein động vật và thực vật, yêu cầu tỷ lệ protein động vật từ 35% trở lên.
Hai là lipid, thành phần này chiếm khoảng 20 - 30% tổng năng lượng, yêu cầu tỷ lệ lipid động vật/lipid tổng số không nên vượt quá 60%. Nên tăng cường sử dụng các loại dầu thực vật và hạn chế tiêu thụ các loại mỡ động vật.
Ba là glucid, tất cả các thai phụ bị đái tháo đường (không kể đái tháo đường type 1 hay type 2), đều phải tuân thủ chế độ ăn giảm glucid (35-40 % năng lượng khẩu phần). Glucid nên được chia suốt cả ngày trong 3 bữa ăn chính và 2 - 3 bữa ăn phụ. Nên sử dụng tối thiểu 175g glucid/ ngày.
Bốn là chất xơ, nhu cầu khuyến nghị chất xơ của phụ nữ có thai là 28g/ ngày. Đặc biệt với thai phụ bị đái tháo đường thì chất xơ có vai trò quan trọng đặc biệt trong kiểm soát glucose huyết tương và phòng biến chứng của đái tháo đường. Thai phụ bị đái tháo đường cần ăn ít nhất 400g rau củ quả một ngày. Nên chọn rau củ quả có nhiều chất xơ như rau muống, rau ngót, rau bắp cải...
Năm là các vitamin và chất khoáng, cần đáp ứng đủ nhu cầu vitamin và chất khoáng theo nhu cầu khuyến nghị cho bà mẹ có thai.
Bác sĩ khuyến cáo về sử dụng sữa và chế phẩm sữa cho thai phụ bị đái tháo đường như sau: sữa và chế phẩm sữa không chỉ là nguồn cung cấp canxi quan trọng cho bà mẹ trong những giai đoạn đặc biệt này mà còn là những thực phẩm có đầy đủ các chất dinh dưỡng thiết yếu và ở tỷ lệ cân đối rất tốt cho sức khỏe bà mẹ và trẻ em. Nên sử dụng sữa và chế phẩm sữa không đường hoặc sử dụng thực phẩm dinh dưỡng y học cho người đái tháo đường theo sự chỉ dẫn của bác sĩ, nhân viên y tế hoặc chuyên gia dinh dưỡng.

Đối với lựa chọn các thực phẩm, ưu tiên thực phẩm nhiều chất xơ như ngũ cốc nguyên hạt, rau củ..., thực phẩm có nhiều chất béo không no từ các nguồn thực vật, cá..., các thực phẩm có nhiều vitamin như quả chín.
Hạn chế các thực phẩm nhiều chất béo bão hòa (mỡ động vật, thịt nhiều mỡ...), hạn chế các thực phẩm nhiều cholesterol, các thực phẩm có nhiều đường đơn, đường đôi. Hạn chế chế biến dưới dạng nướng, chiên xào ở nhiệt độ cao. Nên ăn cá, tối thiểu 2 - 3 bữa/tuần, ưu tiên những thực phẩm giàu acid béo omega 3 (mỡ cá, cá hồi).
Về phân bố bữa ăn trong ngày, bệnh nhân nên chia nhỏ bữa ăn, điều này đóng một vai trò rất quan trọng trong điều hòa glucose huyết tương để tránh tăng glucose huyết tương nhiều sau ăn, nên ăn 3 bữa chính và 2 - 3 bữa phụ. Một bữa ăn nhẹ buổi tối giúp ngăn chặn tình trạng ceton máu.
Đề cập về chế độ tập luyện, vị chuyên gia cho biết, thai phụ không bị dọa sinh non, tiền sản giật, nhau tiền đạo ra huyết... được khuyến khích tập thể dục để giúp kiểm soát glucose máu, giảm đề kháng insulin, duy trì cân nặng, sức khỏe, tạo sự dẻo dai, phục hồi sau sinh tốt hơn.
Tập luyện ít nhất 30 phút/ ngày; đi bộ hoặc tập tay lúc ngồi trong 10 phút sau ăn; trước khi mang thai tích cực tập luyện cần duy trì tập luyện trong thai kỳ; thai phụ nên uống nhiều nước trước, trong và sau khi tập.
Vấn đề theo dõi đường huyết cần tuân thủ: theo dõi glucose huyết tương mao mạch trong 2 tuần; thời điểm thử là cách 3 ngày 1 lần, thời điểm lúc đói và 1 hoặc 2 giờ sau ăn. Nữ chuyên gia nhấn mạnh, glucose máu gọi là đạt mục tiêu khi có ≥50% trị số đạt mục tiêu và có xu hướng giảm dần.
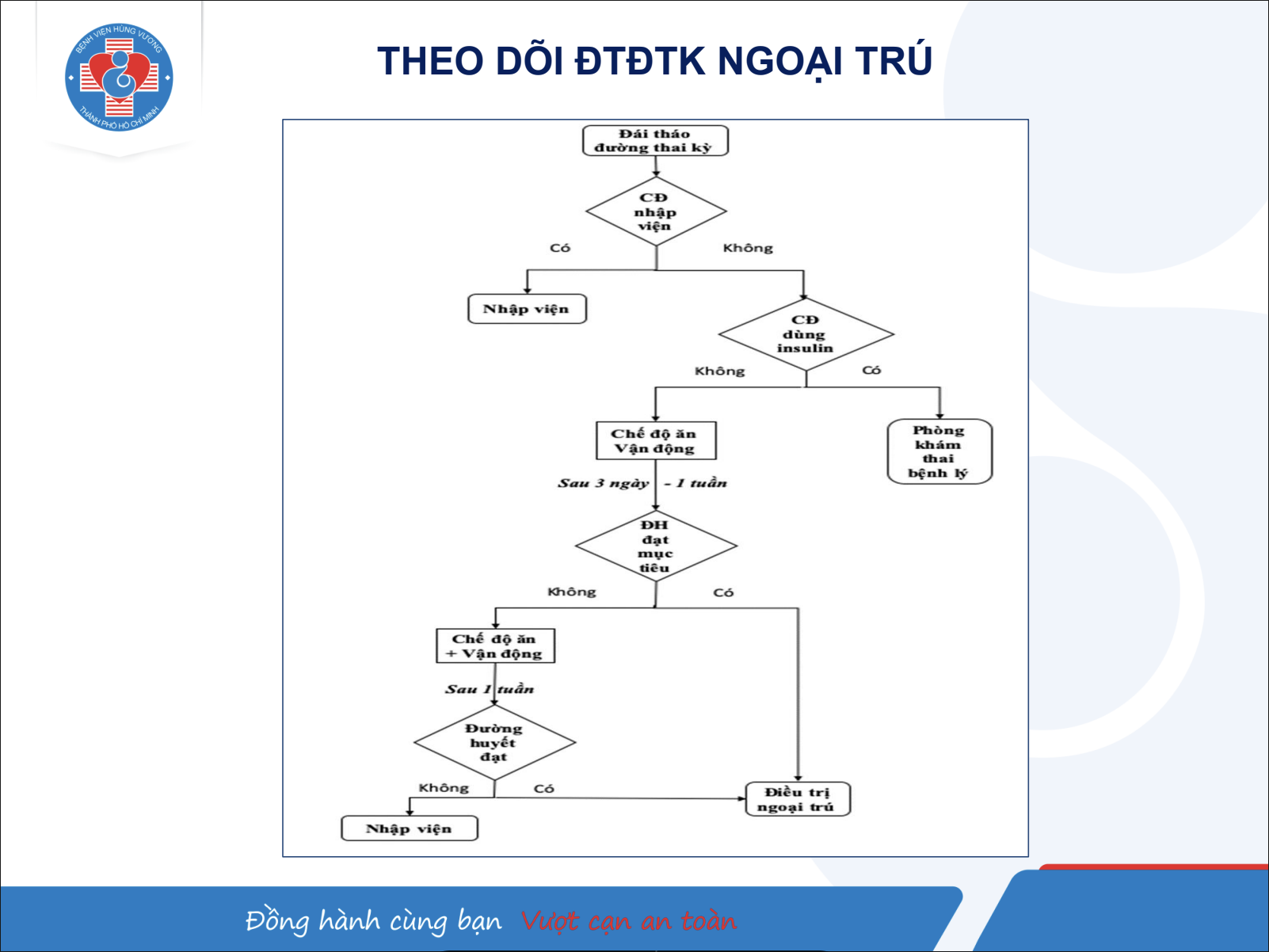
Về trường hợp bệnh nhân có chỉ định nhập viện tại Bệnh viện Hùng Vương, BS Dung cho biết, khi bệnh nhân không đáp ứng chế độ ăn tiết chế và vận động tại nhà, xuất hiện biến chứng của tăng glucose máu như nhiễm ceton, glucose máu ≥250mg/dl.
Chế độ theo dõi đối với thai phụ bị đái tháo đường thai kỳ, bác sĩ sẽ hướng dẫn thai phụ cách đếm và theo dõi cử động thai; đánh giá tăng trưởng, tình trạng nước ối qua siêu âm ở những lần tái khám thai; đánh giá sức khỏe thai qua non-stress test; siêu âm Doppler đánh giá tưới máu thai được chỉ định khi cần thiết.
Bên cạnh đó, đánh giá glucose máu mao mạch lúc đói và 2 giờ sau ăn ở mỗi lần khám thai; nếu glucose huyết tương ổn định, chấm dứt thai kỳ ở tuổi thai 39 tuần hoặc khi có chỉ định sản khoa; nếu glucose huyết tương không ổn định, cân nhắc chấm dứt thai kỳ sớm hơn 39 tuần hoặc khi có chỉ định sản khoa.
Những vấn đề trong quản lý nội trú thai phụ đái tháo đường thai kỳ

Cũng đề cập đến vấn đề quản lý thai phụ đái tháo đường thai kỳ, BS.CK2 Nguyễn Thị Anh Phương - Trưởng khoa Sản bệnh, Bệnh viện Hùng Vương đã chia sẻ thông tin về “Quản lý nội trú thai phụ đái tháo đường thai kỳ”.
Chuyên gia thông tin, tại Bệnh viện Hùng Vương, năm 2023, tỷ lệ nhập khoa sản bệnh là 14.917 bệnh nhân, hơn 1.000 bệnh nhân nhập viện mỗi tháng, trong đó, số lượng đái tháo đường thai kỳ nhập khoa chiếm khoảng 1/4 số trường hợp nhập viện.
Sau khi bệnh nhân có chỉ định nhập viện, cơ sở y tế sẽ tiến hành quản lý nội trú. Theo đó, bệnh nhân tiếp tục được hướng dẫn chế độ ăn tiết chế kết hợp chế độ vận động. 100% bệnh nhân có phần cơm nội trú dành cho thai phụ đái tháo đường thai kỳ, và được thiết kế riêng cho từng bệnh nhân, có bác sĩ dinh dưỡng tư vấn, sau đó, theo dõi đường huyết lúc đói và sau ăn 2 giờ, 4 lần/ngày (thai phụ được hướng dẫn và khuyến khích tự theo dõi glucose máu mao mạch).
Khi nhập viện, nếu thai phụ không đáp ứng với chế độ ăn tiết chế, sẽ được tại đánh giá lại, có bác sĩ dinh dưỡng tư vấn lại chế độ ăn cho từng bệnh nhân theo cân nặng, thói quen và sở thích của từng bệnh nhân. Một phần cơm nội trú sẽ có tên riêng của bệnh nhân, có ghi chú lượng kcal/ngày tùy cân nặng và đường huyết của bệnh nhân, phát đúng theo giờ ăn và có hướng dẫn thêm cữ ăn phụ kế tiếp.
Về vấn đề tư vấn chế độ ăn tiết chế, ngoài việc tư vấn 1:1 với bệnh nhân, có thêm tờ rơi hoặc QR code cho bệnh nhân gợi nhớ như: đường huyết mục tiêu, tránh trường hợp hạ đường huyết.
Khuyến cáo bệnh nhân vận động ít nhất 30 phút/ngày, riêng tại khoa Sản bệnh, Bệnh viện Hùng Vương, được xây dựng với diện tích rộng, bác sĩ luôn khuyến cáo thai phụ đi lại nhẹ nhàng trong khu vực khoa.
Ngoài ra, bệnh viện còn tổ chức các buổi tư vấn cho cả bệnh nhân và người nhà để hiểu được thông tin và cách chăm sóc thai phụ đái tháo đường thai kỳ đúng cách. Trước và sau mỗi buổi tư vấn, bệnh nhân sẽ được làm bài test để biết được bản thân đã thay đổi kiến thức như thế nào, sau chương trình bệnh nhân chưa hiểu vấn đề gì. Các thông tin tư vấn dẽ được lưu lại tài liệu, tạo mã QR code và lưu trong sổ khám thai của bệnh nhân, khi thai phụ ra viện, có thể quét lại và xem lại các bài tư vấn.
Việc quản lý nội trú được BS.CK2 Nguyễn Thị Anh Phương thông tin, nếu glucose máu đạt mục tiêu sẽ xuất viện, tiếp tục theo dõi tại phòng khám; nếu glucose máu không đạt thì phối hợp insulin với chế độ ăn và tập luyện phù hợp; khi có các biến chứng cấp của tăng glucose máu, cần hội chẩn từ bác sĩ Nội tiết, hoặc những trường hợp điều trị insulin nhưng đường huyết chưa ổn định, vẫn tiếp tục hội chẩn bác sĩ Nội tiết.

Về theo dõi sản khoa, bác sĩ sẽ hướng dẫn thai phụ cách đếm và theo dõi cử động thai; đánh giá tăng trưởng, tình trạng nước ối qua siêu âm; đánh giá sức khỏe thai qua non-stress test; siêu âm Doppler trong trường hợp có thai chậm tăng trưởng; đánh giá tưới máu thai và trắc đồ sinh vật lý thai nhi được chỉ định khi cần thiết.
Chỉ định sử dụng insulin sẽ được đặt ra khi glucose máu mao mạch không đạt mục tiêu điều trị, ở khoa Sản bệnh đặt mốc trên 50% số lần thử không đạt mục tiêu điều trị hoặc glucose máu lúc đói > 126mg/dl (7mmol/l) hoặc glucose máu mao mạch bất kỳ sau ăn > 200mg/dl (11,1 mmol/l); có biến chứng cấp của tăng glucose máu; thai to hơn so với tuổi thai, nên cân nhắc thai 28 - 32 tuần: có chu vi vòng bụng > bách phân vị 75 so với tuổi thai) hay những ngày trước sinh, chu vi vòng bụng > bách phân vị 95 so với tuổi thai hoặc chu vi vòng bụng > 370mm.
Hiện nay, các loại insulin được sử dụng cho điều trị là human insulin (regular, NPH). Các insulin analog đã được chấp thuận sử dụng trên thai phụ bị đái tháo đường thai kỳ như aspart, lispro hay detemir. Tổng liều sử dụng sẽ dựa theo từng tam cá nguyệt, cá thể hóa từng cá nhân, trong đó, tam cá nguyệt thứ nhất là từ 0,7 dv/kg; tam cá nguyệt thứ hai là từ 0,8 dv/kg; tam cá nguyệt thứ ba là từ 0,9 - 1 dv/kg. Tuy nhiên, thai phụ không cần dùng với liều quá cao như tiêu chuẩn trên, khi bắt đầu tùy mức glucose máu thay đổi, sẽ dùng từ 0,5 đv/ kg - 1 đv/kg.
Những thai phụ phải dùng insulin đa số đã bị đái tháo đường trước mang thai nhưng không được tầm soát, đến khi mang thai, thực hiện tầm soát mới phát hiện.
Về điều trị insulin, số lần thử glucose máu mao mạch từ 4 -7 lần/ngày. Điều chỉnh liều theo kết quả glucose máu, tăng hay giảm từ 2-4 đơn vị/lần, chỉnh liều sau 2-3 ngày nếu không đạt glucose máu mục tiêu. Chuyên gia lưu ý, nếu dùng cortisteroides hỗ trợ trưởng thành phổi thai nhi, Salbutamol trong dọa sanh non thì glucose máu sẽ tăng cao. Theo khuyến cáo bên Canada, khi dùng cortisteroides, đường huyết tăng cao, lượng insulin sẽ được điều chỉnh như sau: tăng 25% liều insulin vào ngày đầu tiên vào tuổi tối, ngày 2 và ngày 3 tăng lên 40%, ngày 4 tăng liều lên 20%, ngày 5 tăng lên 10-20%, ngày 6 giảm liều insulin về trước khi tiêm cortisteroides.
Những bệnh nhân sử dụng insulin có phẫu thuật, tối ngày trước phẫu thuật, bệnh nhân có thể sử dụng insulin nền. Sáng ngày phẫu thuật, ngưng mũi insulin cữ sáng, thử glucose mao mạch đói, nhịn ăn từ 0 giờ. Nên mổ trong buổi sáng ngày mổ, nếu 12 giờ chưa được mổ, thử glucose mao mạch và xử trí tùy kết quả, nếu có dấu hiệu của hạ glucose máu thì xử trí phù hợp.
Một số hình ảnh tại Chương trình tập huấn chuyên đề “Quản lý đái tháo đường thai kỳ, diễn ra vào ngày 28/6/2024:












Bài viết có hữu ích với bạn?
Đăng ký nhận bản tin sức khoẻ
Để chủ động bảo vệ bản thân và gia đình
Đăng ký nhận bản tin sức khoẻ để chủ động bảo vệ bản thân và gia đình






























