Những điều cần biết khi đọc kết quả tầm soát ung thư cổ tử cung
Khi nhận kết quả tầm soát ung thư cổ tử cung với những thuật ngữ như tế bào không điển hình, loạn sản hay CIN, nhiều phụ nữ dễ cảm thấy lo lắng vì khó hiểu ý nghĩa của các khái niệm này. BS.CK2 Huỳnh Xuân Nghiêm và BS.CK2 Phạm Thị Hải Châu sẽ giải thích chi tiết các thuật ngữ này sau đây.
1. Hiểu đúng các thuật ngữ bệnh học trong tầm soát ung thư cổ tử cung
Thưa BS, về mặt bệnh học, “sang thương cổ tử cung tiền ung thư” được định nghĩa như thế nào? Và bản chất của sự biến đổi tế bào ở giai đoạn này có những điểm gì đáng lưu ý?
BS.CK2 Huỳnh Xuân Nghiêm - Phó Giám đốc Bệnh viện Hùng Vương trả lời: Khi đề cập đến sang thương tiền ung thư dưới góc độ bệnh học, nhiều người thường cảm thấy đây là một chủ đề khá khô khan. Lý do là bởi các nội dung liên quan đến bệnh học chủ yếu xoay quanh hình ảnh tế bào và những thuật ngữ chuyên môn của y khoa, nên khi nghe đến thường khiến người nghe cảm thấy khó tiếp cận.
Tuy nhiên, nếu nhìn ở một góc độ đơn giản hơn, các thuật ngữ hay những sang thương được nhắc đến trong kết quả xét nghiệm thực ra không quá phức tạp. Khi hiểu đúng cách, người bệnh hoàn toàn có thể nắm được ý nghĩa của những khái niệm này.
Ví dụ, khi phụ nữ đi khám phụ khoa và thực hiện xét nghiệm tầm soát ung thư cổ tử cung, bác sĩ sẽ trả về một kết quả. Điều mà hầu hết mọi người đều mong muốn chính là kết quả bình thường. Trong thuật ngữ y khoa, kết quả có thể được ghi là bình thường, hoặc đôi khi được trả lời là lành tính. Đây đều là những cách diễn đạt khá dễ hiểu và về cơ bản mang ý nghĩa tương tự nhau.
Khi nhận được kết quả như vậy, điều đó cho thấy tình trạng sức khỏe phụ khoa đang tương đối ổn định, và đây cũng là kết quả mà bất kỳ ai đi khám tầm soát đều mong đợi.
Một thuật ngữ khác cũng thường gặp trong kết quả xét nghiệm là biến đổi tế bào lành tính. Trong nhóm này có thể bao gồm những biến đổi tế bào liên quan đến tình trạng viêm, hoặc các biến đổi tế bào được mô tả là không điển hình.
Với những trường hợp biến đổi tế bào do viêm, bác sĩ thường giải thích rằng kết quả xét nghiệm vẫn là lành tính, tuy nhiên trong đó có thể ghi nhận một số yếu tố gây bệnh. Chẳng hạn, các tác nhân gây viêm âm đạo, những tình trạng khiến người bệnh cảm thấy khó chịu như huyết trắng bất thường, hoặc một số vấn đề liên quan đến xuất huyết âm đạo bất thường. Như vậy, các thuật ngữ này thực chất khá đơn giản và không quá khó hiểu khi được giải thích rõ.
Tuy nhiên, khi trong kết quả xuất hiện những thuật ngữ như loạn sản cổ tử cung, tổn thương bất thường hay tế bào không điển hình, nhiều người thường bắt đầu lo lắng vì không rõ những khái niệm này có ý nghĩa như thế nào.
Có thể hình dung một cách đơn giản rằng, nếu một hạt lúa bình thường có hình dạng tròn trịa, màu sắc đẹp và đầy đặn, thì khi không còn bình thường nữa, hạt lúa đó sẽ không còn tròn trịa hay đẹp như trước, màu sắc cũng có thể trở nên xỉn hơn. Tương tự như vậy, khi nói đến tế bào không điển hình, điều đó có nghĩa là tế bào đó không còn giống hoàn toàn với tế bào bình thường.
Tuy nhiên, cần hiểu rằng “không điển hình” không đồng nghĩa với ung thư. Thuật ngữ này chỉ cho thấy tế bào có một số đặc điểm khác so với tế bào bình thường, chứ chưa phải là tế bào ung thư.
Những tế bào không điển hình có thể xuất hiện do nhiều nguyên nhân khác nhau. Chẳng hạn, tình trạng viêm âm đạo cũng có thể làm xuất hiện các tế bào không điển hình. Ngoài ra, một số tác nhân trong quá trình sinh hoạt tình dục, hoặc những thay đổi xảy ra sau khi điều trị tại cổ tử cung như: đốt cổ tử cung, bắn laser hay đốt điện… cũng có thể khiến các tế bào có hình thái khác với bình thường.
Hiểu một cách đơn giản, khi một cấu trúc vốn dĩ bình thường bị tác động hoặc thay đổi bởi một yếu tố nào đó, hình thái của tế bào có thể trở nên không còn điển hình như ban đầu.
Tiếp theo là khái niệm tế bào bất thường. Nhóm này thường được chia thành ba mức độ: mức độ thấp, mức độ cao và cuối cùng là ung thư. Khi trong kết quả xét nghiệm xuất hiện thuật ngữ carcinoma, điều đó có nghĩa là đã nói đến ung thư.

Trong thực tế, khi người bệnh hỏi “carcinoma là gì?”, bác sĩ thường cố gắng giải thích để người bệnh hiểu rằng đây là những tế bào có mức độ bất thường rất cao, có khả năng ảnh hưởng nghiêm trọng đến sức khỏe và thường gợi ý nhiều đến tổn thương ung thư.
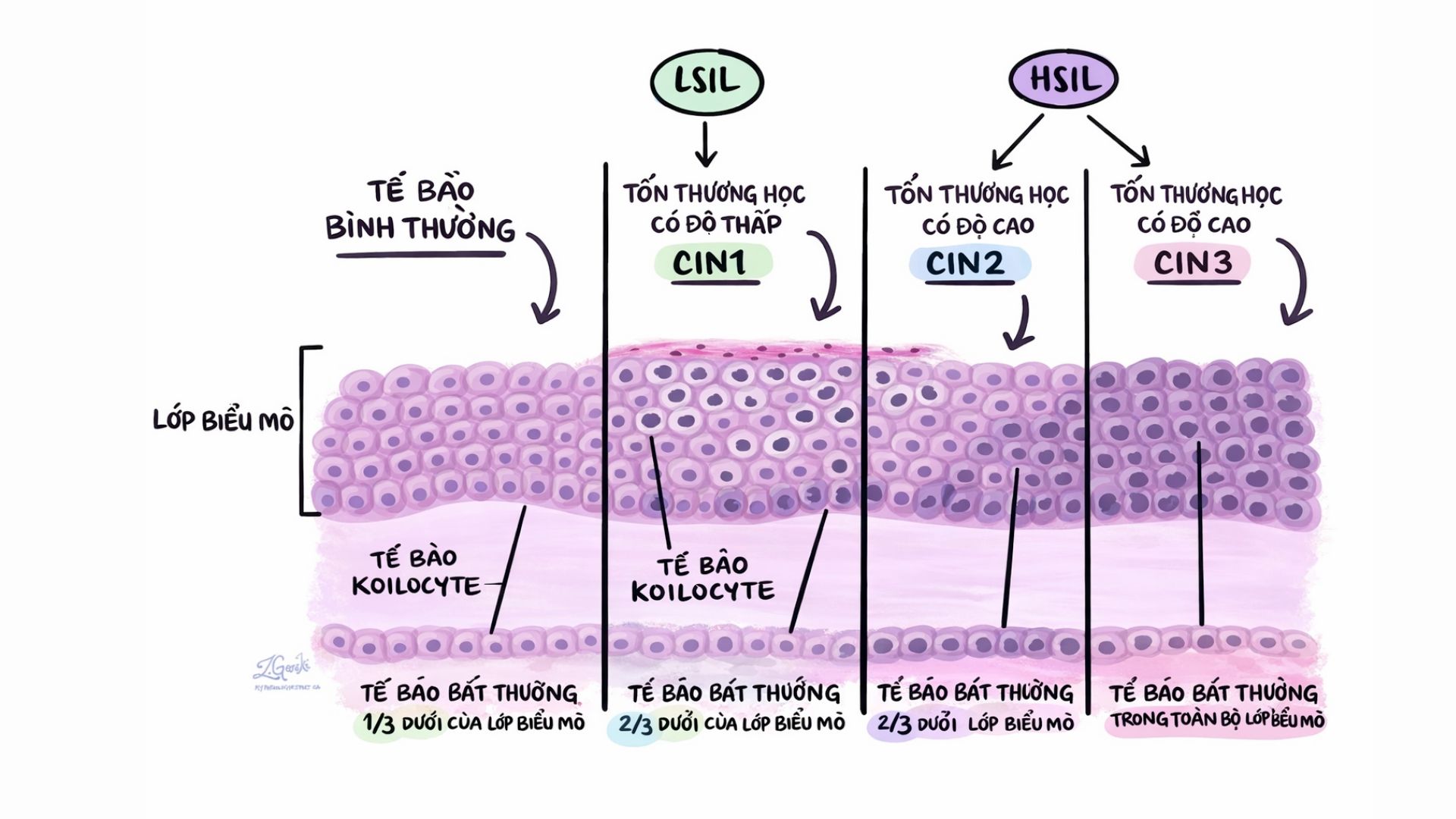
Hai mức độ còn lại là nguy cơ thấp và nguy cơ cao, được phân loại dựa trên các tổn thương liên quan đến CIN (Cervical Intraepithelial Neoplasia). Khi thăm khám hoặc đọc kết quả xét nghiệm, người bệnh có thể nghe bác sĩ nhắc đến nhiều thuật ngữ như dị sản, loạn sản hay tân sinh trong biểu mô. Thực chất, các cách gọi này đều liên quan đến cùng một khái niệm, đó là tổn thương tân sinh trong biểu mô cổ tử cung.
Khi nhận được kết quả xét nghiệm, người bệnh sẽ được bác sĩ tư vấn cụ thể về ý nghĩa của từng loại tổn thương. Chẳng hạn, tổn thương nguy cơ thấp thường là những tổn thương nhẹ, có thể tiếp tục theo dõi định kỳ sau 6 tháng hoặc 1 năm, hoặc điều trị tùy từng trường hợp.
Trong khi đó, tổn thương nguy cơ cao đòi hỏi phải có thái độ xử trí tích cực hơn. Khi gặp những trường hợp này, bác sĩ sẽ giải thích rõ vì sao được xếp vào nhóm nguy cơ cao, cũng như hướng xử trí tiếp theo. Người bệnh có thể được chỉ định soi cổ tử cung, sinh thiết hoặc tiến hành điều trị nếu cần thiết.
Những bước này thực chất đều nhằm giúp bác sĩ đánh giá chính xác tình trạng tổn thương và đưa ra phương án điều trị phù hợp. Vì vậy, khi bác sĩ giải thích các kết quả này, mục tiêu là để người bệnh hiểu rõ tình trạng của mình và phối hợp tốt trong quá trình theo dõi, điều trị, từ đó đạt hiệu quả tốt nhất.
Tóm lại, khi đi khám và nhận kết quả xét nghiệm, người bệnh có thể gặp một số mức độ khác nhau như: bình thường, biến đổi tế bào lành tính, tế bào không điển hình, tổn thương mức độ thấp, tổn thương mức độ cao, và cuối cùng mới là ung thư.
Dù các thuật ngữ bệnh học có thể khiến nhiều người cảm thấy khó hiểu hoặc lo lắng, nhưng mỗi kết quả đều sẽ được bác sĩ giải thích rõ ràng. Và điều mà ai cũng mong muốn nhất vẫn là nhận được kết quả lành tính, cho thấy tình trạng sức khỏe đang ổn định.
2. Vì sao tầm soát và tiêm vắc xin HPV giúp ngăn ngừa ung thư cổ tử cung?
Những tổn thương tiền ung thư ở cổ tử cung thường trải qua các giai đoạn tiến triển ra sao? Thời gian diễn biến và mức độ nguy hiểm của chúng được y văn ghi nhận như thế nào?
BS.CK2 Phạm Thị Hải Châu - Trưởng khoa Khám bệnh A, Bệnh viện Hùng Vương trả lời: Tổn thương cổ tử cung tiền ung thư thực chất là những biến đổi của tế bào ở lớp biểu mô cổ tử cung, bao gồm biểu mô gai và biểu mô tuyến, trong đó phần lớn xảy ra ở biểu mô gai. Phần lớn các tổn thương này liên quan đến virus HPV. Theo các nghiên cứu, hơn 95% các trường hợp tổn thương tiền ung thư cổ tử cung cũng như ung thư cổ tử cung có liên quan đến nhiễm HPV.
Tùy theo mức độ tổn thương của lớp biểu mô, các tổn thương này được phân thành nhiều mức độ khác nhau.
Ở mức độ nhẹ, tổn thương được gọi là CIN 1. Khi đó, tổn thương chỉ khu trú ở 1/3 lớp biểu mô cổ tử cung. Phần lớn các trường hợp này có khả năng tự thoái triển, với tỷ lệ trên 70% trong vòng khoảng 2 năm, nhờ quá trình đào thải HPV của cơ thể. Tình trạng này thường gặp ở phụ nữ trẻ. Vì vậy, với các trường hợp CIN 1, hướng xử trí thường là theo dõi định kỳ, thay vì điều trị ngay. Chỉ trong một số trường hợp người bệnh khó có điều kiện theo dõi hoặc tiếp cận dịch vụ y tế, bác sĩ mới cân nhắc điều trị.
Ở mức độ CIN 2, tổn thương đã lan rộng hơn, chiếm khoảng từ 1/3 đến 2/3 độ dày lớp biểu mô cổ tử cung. Ở giai đoạn này, khả năng thoái triển tự nhiên thấp hơn so với CIN 1, đồng thời nguy cơ tiến triển thành CIN 3, ung thư tại chỗ hoặc ung thư xâm lấn cũng cao hơn. Vì vậy, những trường hợp CIN 2 thường được chỉ định điều trị.
Đối với CIN 3, tổn thương đã ảnh hưởng toàn bộ lớp biểu mô cổ tử cung. Những trường hợp này có nguy cơ tiến triển thành ung thư cổ tử cung tại chỗ hoặc ung thư xâm lấn, với tỷ lệ khoảng 10-11%. Do đó, điều trị là cần thiết để ngăn ngừa nguy cơ tiến triển thành ung thư.
Từ thời điểm nhiễm HPV cho đến khi hình thành các tổn thương tiền ung thư hoặc ung thư cổ tử cung thường là một quá trình kéo dài, có thể mất 10-20 năm. Tuy nhiên, trong một số trường hợp, thời gian này có thể rút ngắn đáng kể. Các y văn ghi nhận rằng ở những người suy giảm miễn dịch, chẳng hạn bệnh nhân HIV không được kiểm soát, hoặc những người có yếu tố nguy cơ như hút thuốc lá, quá trình tiến triển có thể chỉ còn khoảng 5-10 năm.
Chính vì quá trình tiến triển thường diễn ra chậm nên tầm soát sớm đóng vai trò rất quan trọng. Đây được xem là “cơ hội vàng” để phát hiện bệnh ở giai đoạn sớm, từ đó có thể can thiệp và điều trị kịp thời.
Vì vậy, Tổ chức Y tế Thế giới (WHO) đã đưa ra chiến lược toàn cầu nhằm loại trừ ung thư cổ tử cung vào năm 2030, với mục tiêu 90-70-90. Theo đó, 90% trẻ em gái khi đến 15 tuổi cần được tiêm vắc xin HPV, loại virus được xem là nguyên nhân chính gây ung thư cổ tử cung. Bên cạnh đó, 70% phụ nữ trong độ tuổi từ 35 đến 45 cần được tầm soát ung thư cổ tử cung bằng các phương pháp có hiệu quả cao, như xét nghiệm HPV hoặc tế bào học. Mục tiêu còn lại là 90% phụ nữ có tổn thương tiền ung thư hoặc ung thư cổ tử cung phải được điều trị và xử trí phù hợp.
Đây là thông điệp quan trọng trong chiến lược phòng chống ung thư cổ tử cung trên toàn cầu. Tại Việt Nam, Bộ Y tế cũng đã ban hành các hướng dẫn tầm soát ung thư cổ tử cung, nhằm triển khai phù hợp với chiến lược chung này.
Do đó, điều quan trọng là tăng cường tầm soát sớm và chủ động phòng ngừa, đặc biệt thông qua tiêm vắc xin HPV. Nhờ đó, bệnh có thể được phát hiện ở giai đoạn sớm và điều trị kịp thời.

3. Tăng sản tân sinh nội biểu mô cổ tử cung: Khi nào cần điều trị?
Trong nhóm các sang thương tiền ung thư, tân sản nội biểu mô cổ tử cung - hay CIN - thường được nhắc đến như một tổn thương có nguy cơ cao. Bác sĩ có thể phân tích vai trò của CIN trong quá trình hình thành và tiến triển thành ung thư cổ tử cung?
BS.CK2 Huỳnh Xuân Nghiêm trả lời: Thuật ngữ tăng sản tân sinh nội biểu mô cổ tử cung mà khán giả vừa nghe thực chất là cách dịch từ tiếng Anh của cụm từ CIN (Cervical Intraepithelial Neoplasia). Như đã được các bác sĩ chia sẻ, tình trạng này được phân thành ba mức độ: CIN 1, CIN 2 và CIN 3.
Trong đó, CIN 1 được xem là mức độ nhẹ. Với những trường hợp này, hướng xử trí chủ yếu là theo dõi. Nhiều nghiên cứu cho thấy khoảng 70% trường hợp CIN 1 có thể tự thoái triển trong vòng khoảng 2 năm.
CIN 2 được xếp vào mức độ trung bình, khi tổn thương đã lan đến phần giữa của lớp biểu mô cổ tử cung. Ở giai đoạn này, việc xử trí sẽ phụ thuộc vào nhiều yếu tố, chẳng hạn như độ tuổi của người bệnh, tình trạng sinh sản hay kế hoạch sinh con. Bác sĩ sẽ cân nhắc từng trường hợp cụ thể để đưa ra phương án điều trị phù hợp với từng cá thể.
Ví dụ, ở những phụ nữ lớn tuổi, đã đủ con, khi phát hiện tổn thương CIN 2, bác sĩ sẽ cân nhắc kỹ các yếu tố nguy cơ và lựa chọn hướng xử trí thích hợp nhằm ngăn ngừa nguy cơ tiến triển nặng hơn.
CIN 3 được xem là mức độ nặng, tương đương với loạn sản nặng hoặc ung thư tại chỗ của cổ tử cung. Ở giai đoạn này, việc xử trí thường cần tích cực hơn để ngăn ngừa nguy cơ tiến triển thành ung thư xâm lấn.
Như vậy, các thuật ngữ này thực chất có thể hiểu một cách đơn giản: CIN 1 là mức độ nhẹ, CIN 2 là mức độ trung bình và CIN 3 là mức độ nặng. Khi tổn thương tiến triển từ trung bình đến nặng, bác sĩ sẽ đưa ra hướng điều trị tích cực hơn, với mục tiêu kiểm soát bệnh và giúp người bệnh đạt được kết quả điều trị tốt nhất.
4. HPV và các yếu tố nguy cơ khiến tổn thương cổ tử cung tiến triển thành ung thư
Về mặt nguyên nhân học, yếu tố nhiễm HPV nguy cơ cao đóng vai trò chính, nhưng bên cạnh đó còn những điều kiện hoặc yếu tố nguy cơ nào khác có thể thúc đẩy sự xuất hiện và tiến triển của các sang thương tiền ung thư ở phụ nữ?
BS.CK2 Phạm Thị Hải Châu trả lời: HPV là nguyên nhân chiếm đa số các trường hợp gây ung thư cổ tử cung cũng như các tổn thương tiền ung thư cổ tử cung. Tuy nhiên, trong thực tế lâm sàng, HPV thường được xem là điều kiện cần, và để bệnh tiến triển còn cần thêm những yếu tố nguy cơ khác.
Theo ghi nhận, ở những người nhiễm HPV, hơn 70% trường hợp có thể tự đào thải virus trong vòng khoảng 2 năm. Tuy nhiên, đối với những trường hợp nhiễm HPV nguy cơ cao, đặc biệt là type 16 và type 18, khả năng tự đào thải sẽ thấp hơn. Khi virus tồn tại kéo dài trong cơ thể, nguy cơ hình thành các tổn thương tiền ung thư và ung thư cổ tử cung sẽ tăng lên. Vì vậy, yếu tố quan trọng đầu tiên là HPV phải tồn tại lâu dài, bởi nếu chỉ là nhiễm HPV thoáng qua thì nguy cơ gây ung thư cổ tử cung thường rất thấp.
Một yếu tố quan trọng khác là tình trạng suy giảm miễn dịch. Những người có hệ miễn dịch suy yếu, chẳng hạn bệnh nhân HIV chưa được kiểm soát, hoặc những người phải sử dụng thuốc ức chế miễn dịch. Ví dụ như sau ghép thận sẽ có khả năng chống lại virus kém hơn. Bên cạnh đó, ở những người lớn tuổi hoặc có nhiều bệnh nền, khả năng miễn dịch của cơ thể cũng suy giảm, khiến khả năng tự đào thải HPV tại cổ tử cung thấp hơn. Khi HPV tồn tại lâu trong cơ thể, nguy cơ hình thành các tổn thương tiền ung thư cổ tử cung cũng sẽ tăng lên.
Một yếu tố nguy cơ khác được ghi nhận là hút thuốc lá, cả chủ động lẫn thụ động. Ngay cả những phụ nữ không trực tiếp hút thuốc nhưng thường xuyên hít phải khói thuốc cũng có thể bị ảnh hưởng. Các nghiên cứu cho thấy trong biểu mô cổ tử cung vẫn có thể tồn tại các chất độc từ khói thuốc lá, chẳng hạn như nicotin, nitrosamine…. Những chất này có thể làm chậm quá trình đào thải HPV, đồng thời ảnh hưởng đến cơ chế sửa chữa ADN của tế bào, khiến các sai sót trong quá trình này khó được khắc phục hơn. Vì vậy, HPV có thể tồn tại lâu hơn và làm tăng nguy cơ hình thành tổn thương tiền ung thư.
Ngoài ra, một số yếu tố liên quan đến hành vi tình dục cũng làm tăng nguy cơ nhiễm HPV. Chẳng hạn, quan hệ tình dục sớm từ tuổi vị thành niên, hoặc quan hệ với nhiều bạn tình, đặc biệt khi bạn tình có nguy cơ cao, sẽ làm tăng khả năng phơi nhiễm HPV. Trong những trường hợp này, người phụ nữ không chỉ dễ nhiễm HPV mà còn có nguy cơ tái nhiễm nhiều lần.
Các yếu tố liên quan đến sinh sản cũng được ghi nhận. Những phụ nữ sinh nhiều con hoặc sinh con khi còn quá trẻ có nguy cơ cao hơn đối với các tổn thương tiền ung thư cổ tử cung. Nguyên nhân là do ở nhóm này, các tổn thương và biến đổi tại cổ tử cung có thể kéo dài trong thời gian lâu hơn, từ đó làm tăng nguy cơ bệnh.
Bên cạnh đó, một yếu tố gián tiếp nhưng rất quan trọng là việc không tầm soát định kỳ hoặc tầm soát không đầy đủ. Nhiễm HPV trong nhiều trường hợp không gây triệu chứng, vì vậy nếu không chủ động tầm soát, người bệnh sẽ khó phát hiện sớm. Khi được phát hiện thì tổn thương có thể đã hình thành. Chính vì vậy, Tổ chức Y tế Thế giới cũng đã khuyến cáo phương pháp tự lấy mẫu xét nghiệm HPV nhằm giúp tăng khả năng tiếp cận tầm soát cho phụ nữ.
Một yếu tố quan trọng khác là khó khăn trong tiếp cận dịch vụ y tế, có thể do điều kiện kinh tế hoặc khoảng cách địa lý, đặc biệt ở những khu vực vùng sâu, vùng xa. Những hạn chế này khiến nhiều phụ nữ không có cơ hội được tầm soát và phát hiện bệnh sớm.
Như vậy, khi nhiễm HPV kéo dài kết hợp với các yếu tố nguy cơ như đã nêu, nguy cơ hình thành tổn thương tiền ung thư và ung thư cổ tử cung sẽ tăng lên.
>>> Đọc thêm phần 2: Phát hiện sớm tổn thương cổ tử cung giúp tăng cơ hội điều trị khỏi ung thư
>>> Đọc thêm phần 3: Sang thương cổ tử cung tiền ung thư: Điều trị sớm để bảo vệ sức khỏe và khả năng sinh sản
Series Truyền hình trực tuyến Radar Sản phụ khoa do Bệnh viện Hùng Vương phối hợp cùng Cổng thông tin Tư vấn sức khỏe AloBacsi thực hiện, phát sóng định kỳ vào 19h Thứ 4 của tuần 1 và tuần 3 mỗi tháng.
Bài viết có hữu ích với bạn?
Có thể bạn quan tâm
Đăng ký nhận bản tin sức khoẻ
Để chủ động bảo vệ bản thân và gia đình
Đăng ký nhận bản tin sức khoẻ để chủ động bảo vệ bản thân và gia đình






























