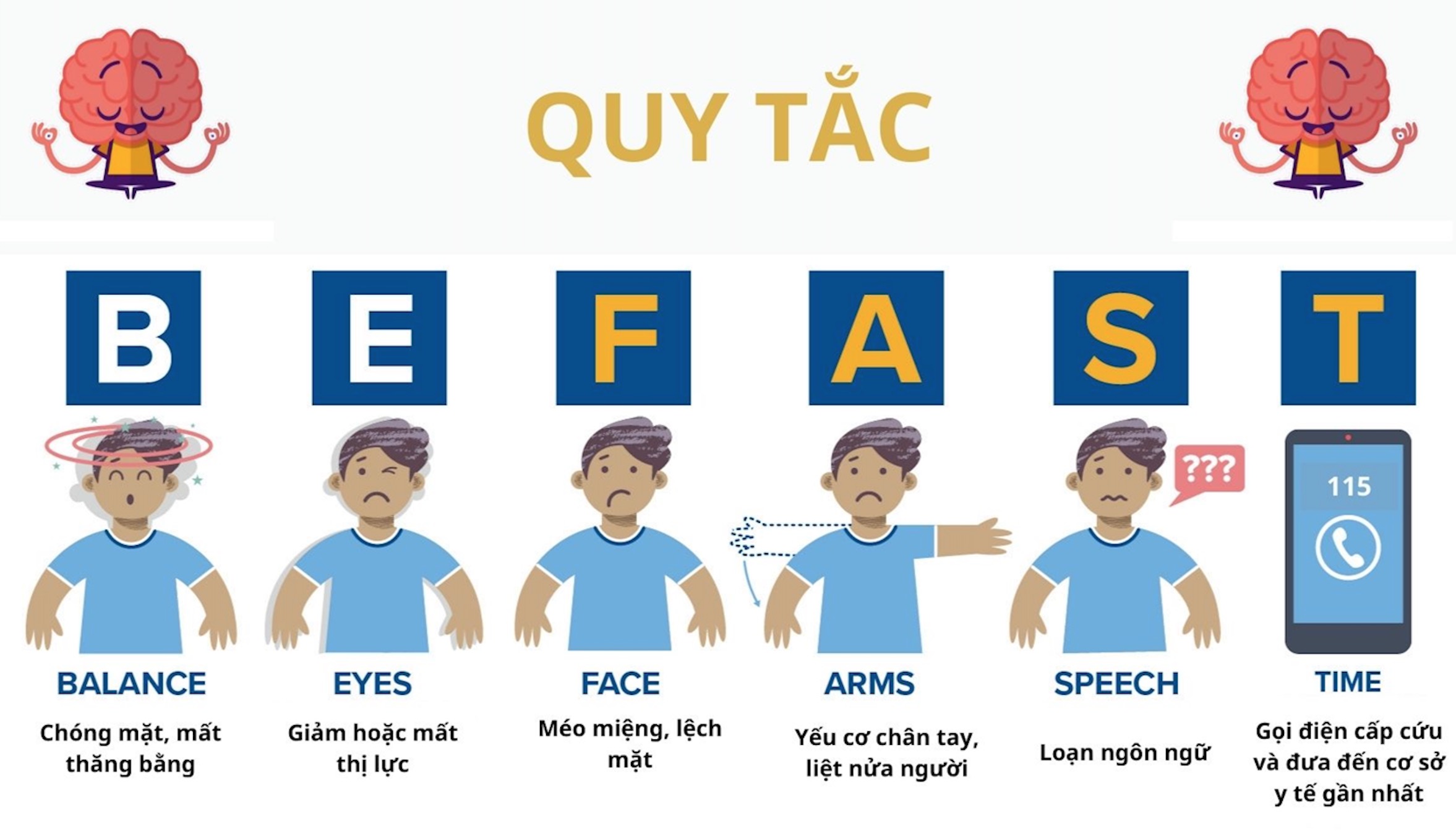
Cập nhật tình hình nhồi máu não - đột quỵ tại Việt Nam và các bước tiến trong tương lai
Các nước Châu Á, đặc biệt là vùng Đông Nam Á được xem là nơi có nguy cơ đột quỵ cao nhất. Vì vậy, một trong số những giải pháp giúp giảm nguy cơ đột quỵ thiếu máu não và TIA là giảm LDL cholesterol. Bên cạnh đó, trong tương lai có thể mở rộng cửa sổ sau 24 giờ, điều này mang lại lợi ích rất lớn cho các bệnh nhân đột quỵ.
Đây là một trong những nội dung được các chuyên gia đầu ngành trình bày trong khóa học Stroke intervention school 2023 do Bệnh viện Đa khoa Quốc tế S.I.S Cần Thơ tổ chức vào ngày 14 và 15/8/2023, tại Cần Thơ. Đây là lần thứ 5 chương trình đào tạo y khoa liên tục CME thực hiện với quy mô quốc tế và là một trong những hội nghị thường niên được giới chuyên gia trong lĩnh vực Đột quỵ - Can thiệp thần kinh mong chờ nhất.
Có thể tiếp tục mở rộng cửa sổ thời gian cho bệnh nhân đột quỵ trong tương lai
Đến với chủ đề “Nhồi máu não - đột quỵ” PGS.TS.BS Nguyễn Huy Thắng - Chủ tịch Hội đột quỵ TPHCM đã đem lại những kiến thức vô cùng bổ ích cho người tham dự với bài báo cáo “Cập nhật điều trị đột quỵ cấp”.
PGS Nguyễn Huy Thắng cho biết: “Hiện nay cửa sổ điều trị thông thường là 4,5 giờ cho đường tĩnh mạch, lấy huyết khối bằng dụng cụ thông thường là 8 giờ và đã mở rộng đến 24 giờ. Trong tương lai, có thể mở rộng sau 24 giờ, điều này mang lại lợi ích rất lớn cho các bệnh nhân đột quỵ.
Bản đồ đột quỵ thế giới cho thấy, các nước Châu Á, đặc biệt là vùng Đông Nam Á được xem là nơi có nguy cơ đột quỵ cao nhất. Ước tính, tại Bệnh viện Nhân Dân 115, một năm có gần 20.000 bệnh nhân đột quỵ, đây là một con số cực lớn”.
PROSPR-SEA là nghiên cứu lớn nhất từ trước cho đến nay, mang tính quốc tế bao gồm 3 quốc gia: Việt Nam, Singapore và Thái Lan. Theo đó, nhận thấy, kỹ thuật lấy huyết khối bằng dụng cụ từ 0 - 8 giờ được xem là an toàn và hiệu quả tương đương với các thử nghiệm lâm sàng trên thế giới đã được công bố.
Dựa vào nghiên cứu DAWN và DEFUSE, so với cửa sổ thường quy là 8 giờ thì cửa sổ 6 - 24 giờ cũng mang lại lợi ích nếu chọn đúng đối tượng cho bệnh nhân. Trong 2 nghiên cứu này, thông thường chỉ chấp nhận thể tích nhồi máu tương đối, tối đa khoảng 70ml trong nghiên cứu DEFUSE3 hoặc 50ml trong nghiên cứu DAWN. Đánh giá thể tích vùng nhồi máu cấp tính bằng cách sử dụng ASPECTS, nếu ASPECTS từ 7 trở lên thì thể tích ổ nhồi máu sẽ dưới 50ml. ASPECTS được xem là tiêu chuẩn loại trừ cho các bệnh nhân lõi lớn.

PGS.TS.BS Nguyễn Huy Thắng nhấn mạnh: “Mặc dù thời gian điều trị lâu hơn đáng kể, nhưng bệnh nhân điều trị muộn được lựa chọn theo phác đồ đơn giản (CT-CTA và điểm số thế chấp) có tỷ lệ kết quả tốt, tái tưới máu, xuất huyết nội sọ và tử vong tương tự so với những bệnh nhân được điều trị sớm.
Phần mềm RAPID có thể tính toán, chọn lựa bệnh nhân và đưa ra chỉ định phù hợp khi cần quyết định có nên can thiệp hay không. Bên cạnh đó, một nghiên cứu khác cho thấy, có thể mở rộng cửa sổ ngoài 24 giờ để mang lại lợi ích cho một số bệnh nhân đủ điều kiện, tuy nhiên cần có các hình ảnh học tiêu chuẩn.
Sau khi thay đổi quy trình, số bệnh nhân can thiệp đã tăng hết sức rõ rệt. Khi có RAPID từ 430 ca/năm đã tăng lên 800 ca/năm và vào năm 2022 là 1315 ca được lấy huyết khối bằng dụng cụ tại Bệnh viện Nhân dân 115.
Lấy huyết bằng dụng cụ được xem là điều trị căn bản trong đột quỵ, đặc biệt là trên bệnh nhân tắc động mạch lớn. Ngày nay, đã có nhiều cửa sổ thời gian đặc biệt, lấy huyết khối bằng dụng cụ đã chứng minh được hiệu quả ngay trên các bệnh nhân ở thời gian muộn từ 6 - 24 giờ, bệnh nhân lõi lớn với ASPECTS từ 3 - 5 điểm. Trong lương lai, có thể tiếp tục mở rộng thời gian với sự trợ giúp của hình ảnh học tiến bộ.
Gần 50% bệnh nhân dừng thuốc kiểm soát Statin duy trì LDL cholesterol
Chương trình được tiếp nối với bài báo cáo “Tương lai nào cho bệnh nhân đột quỵ Việt Nam” của PGS.TS.BS Mai Duy Tôn - Giám đốc Trung tâm đột quỵ, Bệnh viện Bạch Mai.
Nghiên cứu công bố vào tháng 5/2023 trên Tạp chí Đột quỵ Thế giới, tỷ lệ bệnh nhân đột quỵ thiếu máu não chiếm gần 79%. Trong đó, rất nhiều bệnh nhân sau giai đoạn cấp bắt buộc phải điều trị dự phòng bằng thuốc kiểm soát Statin với mục đích duy trì LDL cholesterol. Kiểm soát LDL cholesterol cực kỳ quan trọng giúp ngăn ngừa tái phát cho bệnh nhân đột quỵ.

PGS.TS.BS Mai Duy Tôn chia sẻ: “Sử dụng Statin liều cao gây ra những biến cố, vì vậy nhiều bệnh nhân dừng thuốc hoặc tự động bỏ thuốc. Có đến gần 50% số bệnh nhân theo thời gian chắc chắn sẽ dừng thuốc dù biết cần điều trị tối ưu kiểm soát LDL cholesterol để dự phòng biến cố có thể xảy ra trong tương lai”.
Bệnh nhân đột quỵ thiếu máu não và thiếu máu não thoáng qua (TIA) thuộc nhóm có nguy cơ tim mạch rất cao, đồng thời có nguy cơ gặp biến cố tái phát. Giảm LDL cholesterol sẽ giúp giảm nguy cơ đột quỵ thiếu máu não và TIA. Mức LDL cholesterol càng thấp, hiệu quả phòng ngừa càng cao.
Cần xác định LDL cholesterol mục tiêu và phối hợp các phương thức điều trị non-statin để tối ưu hóa điều trị. Trong đó, công nghệ siRNA là một trong các phương thức tiên tiến có thể giúp để đạt được LDL cholesterol mục tiêu càng sớm càng tốt.
Tuần hoàn bàng hệ - điểm quyết định thời gian bệnh nhân còn rộng hay hẹp để tái thông
Tập trung vào vấn đề “Điều trị nhồi máu não tại Bệnh viện Trung ương Quân đội 108”, PGS.TS.BS Lê Văn Trường - Trưởng khoa Can thiệp Tim mạch, Viện trưởng Viện Tim mạch, Bệnh viện Trung ương Quân đội 108 nhận định: “Trên thực hành lâm sàng ngoài những nghiên cứu rất tỉ mỉ, hàn lâm cần liệt kê những lưu ý trong quá trình lấy huyết khối hoặc tái thông bằng dụng cụ cơ học. Lịch sử phát triển của đơn vị rất quan trọng để lớp trước truyền đạt cho lớp sau.

Bên cạnh đó, phải nắm chắc các kỹ thuật tái thông, vấn đề về thuật ngữ mặc dù không quá quan trọng nhưng giúp xác định ý thức về vấn đề tổn thương của bệnh nhân. Chiến thuật tái thông mạch, cũng như sử dụng chẩn đoán hình ảnh và sử dụng đường vào trên 4 động mạch (2 đùi, 2 cánh tay, thậm chí 2 bên động mạch cảnh chung) để phù hợp với từng bệnh nhân là điều hết sức quan trọng”.
Cần chụp CT não và mạch máu não 1 lần từ đầu để tránh các vấn đề về thực hành lâm sàng . Chụp MRI/MRA cấp cứu có nhiều hạn chế so với CT/CTA như tính khả thi thấp hơn, hình ảnh máu kém hơn, phạm vi khảo sát máu hẹp hơn.
Chuyên gia cho biết: “Phần lớn bệnh nhân sử dụng động mạch đùi bên phải, thỉnh thoảng dùng bên trái. Rất nhiều trường hợp bệnh nhân bị bệnh lý động mạch chủ bụng và chậu 2 bên, phải sử dụng động mạch cánh tay bên phải, thậm chí bên phải bị hẹp hoặc tắc phải sử dụng động mạch cánh tay bên trái. Một số trường hợp phải chọc trực tiếp vào động mạch cảnh chung để lấy huyết khối. Các bác sĩ làm can thiệp mạch thần kinh khi khám phải khám đủ 4 đường (trên lâm sàng mất 30 giây) để khẳng định có thể vào được đường nào”.

Bệnh nhân hiện nay không còn phụ thuộc vào cửa sổ thời gian chung, mà mỗi bệnh nhân có một bộ não được nuôi bằng một tuần hoàn bàng hệ khác nhau. Tuần hoàn bàng hệ là điểm quyết định thời gian bệnh nhân còn rộng hay hẹp để tái thông.
Mô hình hệ thống cấp cứu kết nối điều trị đột quỵ não cấp với nhồi máu cơ tim cấp
Trong phần báo cáo về “Đột quỵ não và bệnh tim mạch” - PGS.TS.BS Hồ Thượng Dũng - Chủ tịch Hội Tim mạch Can thiệp Việt Nam cho biết rằng; “Mối liên hệ chặt chẽ giữa tim - đột quỵ, tim - não, bác sĩ tim mạch - bác sĩ nội thần kinh đã được khẳng định trong lý luận, trong thực hành và trong tổ chức hệ thống y tế. Một số nước Châu Âu như Pháp vừa có đơn vị đột quỵ não cấp, vừa có nhồi máu cơ tim cấp trong cùng một đơn vị”.
Đột quỵ não cấp gây ra nhiều biểu hiện trên bệnh tim mạch như gia tăng hs Troponin (tổn thương cơ tim…) với nhiều mức độ khác nhau gây ra các biến đổi ECG. Đột quỵ não cấp có thể làm nặng, gây ra hoặc xuất hiện đồng thời với một số bệnh cảnh tim mạch như suy tim, hội chứng mạch vành cấp, viêm cơ tim, tăng huyết áp,…

Bác sĩ tim mạch giữ vị trí quan trọng trong chẩn đoán và điều trị rung nhĩ. Ngoài ra, còn có vai trò chính trong chẩn đoán và xử trí đột quỵ não chưa rõ nguyên nhân và chẩn đoán xử trí các biểu hiện của bệnh tim mạch trong đột quỵ não cấp.
“Hiện đã có những mô hình hệ thống cấp cứu kết nối điều trị đột quỵ não cấp với nhồi máu cơ tim cấp. Bên cạnh đó, đang có đề xuất mô hình kết hợp điều trị tái tưới máu cho cả tim và não để gia tăng hiệu quả điều trị bệnh nhân não và tim cấp” - PGS.TS.BS Hồ Thượng Dũng thông tin thêm.

>>> CME quốc tế: Cập nhật chẩn đoán và điều trị đột quỵ - Từ lý thuyết đến thực hành
|
Khóa học đón nhận hơn 100 học viên, 35 bài báo cáo được trình bày bằng tiếng Anh và tiếng Việt. Mục tiêu chính yếu của chương trình đào tạo y khoa liên tục là kết nối các bác sĩ thuộc nhiều chuyên ngành liên quan cùng điều trị đột quỵ. Năm 2023, chương trình bao gồm những bài giảng chất lượng cao tập trung vào chẩn đoán, điều trị đột quỵ cả nhồi máu não và xuất huyết não. Từ đó bàn luận để giải quyết hai vấn đề. Một là những điều kiện cần và điều kiện đủ góp phần vào sự thành công của quy trình tiếp nhận và cấp cứu đột quỵ tại bệnh viện. Hai là chỉ định bệnh nhân phù hợp trong điều trị rTPA, can thiệp nội mạch tái thông và phẫu thuật. |
Bài viết có hữu ích với bạn?
Có thể bạn quan tâm
Đăng ký nhận bản tin sức khoẻ
Để chủ động bảo vệ bản thân và gia đình
Đăng ký nhận bản tin sức khoẻ để chủ động bảo vệ bản thân và gia đình